Пігментація ясен. Лікування, помилки та ускладнення
Машинний переклад
Оригінальна стаття написана мовою RU (посилання для прочитання) .
В останні роки відбулося зрушення в стоматології, в результаті якого естетика набула більшого пріоритету, ніж у минулому. Очікування пацієнтів у косметичному плані постійно зростають, тому пігментація ясен, особливо у тих ділянках, які видно під час посмішки та розмови, стала важливою складовою естетики та привабливої посмішки.
Детальні протоколи хірургічного лікування захворювань пародонту від світових експертів на онлайн-курсі Хірургічна пародонтологія .
Хоча пігментація ясна зустрічається в усіх рас, її частіше спостерігають у темношкірих популяціях. Десна найчастіше пігментується серед усіх тканин ротової порожнини. Фізіологічна пігментація меланіном відносно поширена у темношкірих людей, і зазвичай ступінь пігментації ясен меланіном добре корелює зі ступенем пігментації меланіном шкіри. Найбільш поширена етіологія пігментів, які змінюють нормальний колір ясен – осадження меланіну меланоцитами, що, своєю чергою, залежить від активності ферменту тирозинази.
Депігментація ясен — це процедура пародонтальної пластичної хірургії для видалення пігментованої ясна. Процедура депігментації ясен може бути виконана з використанням лазера; однак, як описано в цьому клінічному випадку, з цією процедурою можуть бути пов'язані лазерні опіки, і якщо це відбувається, їх необхідно згодом усувати.
Клінічний випадок
У даному клінічному випадку у пацієнта було велике виразка еліптичної форми праворуч на верхній щелепі в області премолярів. Підлягаюча альвеолярна кістка була оголена, а навколишні краї ясен запалені. Після обробки даної області та видалення секвестрованої кісткової тканини, кістковий трансплантат та субепітеліальний сполучнотканинний трансплантат були поміщені з використанням мікрохірургічної техніки для виправлення дефекту. Цей звіт про клінічний випадок покликаний підвищити поінформованість щодо потенційних ускладнень операції депігментації ясен та надати можливий підхід для лікування таких ускладнень.
Через пандемію пігментації орального меланіну та сучасних високих косметичних вимог тема пігментації ясен набула великого значення. Депігментація ясен — це пародонтальна пластична операція, коли видаляється пігментована ясна. На сьогоднішній день для депігментації ясен було використано декілька різних методів, включаючи механічні, хірургічні, електрохірургічні та кріохірургічні методи; припікання з використанням хімічних агентів; ясенові трансплантати та лазери. Хірургія за допомогою скальпеля для депігментації є перевіреною часом та залишається золотим стандартом.
Лазер для усунення пігментації ясна
Лазери, які зазвичай використовуються для депігментації ясен, є вуглекислий газ (CO2) (10,600 нм) і легований неодимом ітрій-алюмінієвий гранат (Nd: YAG) (1,064 нм), хоча легований ербієм ітрій-алюмінієвий нм) останнім часом привертає дедалі більше уваги. Лазерна терапія видаляє меланіновий пігмент, абляціруя (від слова абляція) епітеліальні тканини. Для цього необхідно, щоб меланоцити знаходилися в діапазоні проникнення лазера та містили меланін для поглинання та перетворення світлової енергії у тепло через фототермоліз. Інтенсивність та часовий інтервал повторень залежать від використовуваних методів лікування. Для депігментації існують численні способи лікування, але лазер стає найбільш ефективним, прийнятним та надійним методом. Застосування лазера пов'язане з меншою хворобливістю, порівняно з іншими методами лікування.
У цьому клінічному випадку лазерний опік стався внаслідок неправильного його застосування під час процедури депігментації. Огляд зареєстрованих інцидентів, пов'язаних із лазерами в літературі, показав, що більшість з них – травми зорового аналізатора або пошкодження шкіри. Деякі документи в літературі повідомляли про опік лазером слизових, ні в одному з них не повідомлялося про лазерні опіки, пов'язані з процедурою депігментації ясен. На думку автора, це перший звіт про клінічний випадок лазерного опіку ясна в результаті лазерної депігментації та усунення його.
Клінічний випадок
28-річній пацієнтці була запропонована косметична корекція виразки ясен з відкритою кісткою праворуч на верхній щелепі в області премоляра в результаті депігментації ясна лазером, яка була проведена 2 місяці тому в приватній клініці. Пацієнтка повідомила, що після процедури з'явилася оголена область, що не гоїться, а в наступні тижні поліпшень не спостерігалося. В результаті вона вирішила знайти думку з цього приводу у клініці відділення пародонтології на факультеті стоматології, в університеті King Abdulaziz, Jeddah, Саудівській Аравії.
Пластична хірургія для усунення опіку ясна
При огляді спостерігалося велике виразка еліптичної форми, що тягнеться від мезіального краю зуба № 3 до мезіального краю зуба № 5 (фото 1). Підлягаюча альвеолярна кістка була оголена, а навколишні краї ясен запалені. Була проведена корекційна пародонтальна пластична хірургія, що включає видалення кісткового секвестру, збільшення шару кістки, що підлягає, і реконструкція вищележачих м'яких тканин. Крім того, через тонку рану і складність подальшого відновлення використовувалися методи пародонтальної мікрохірургії.
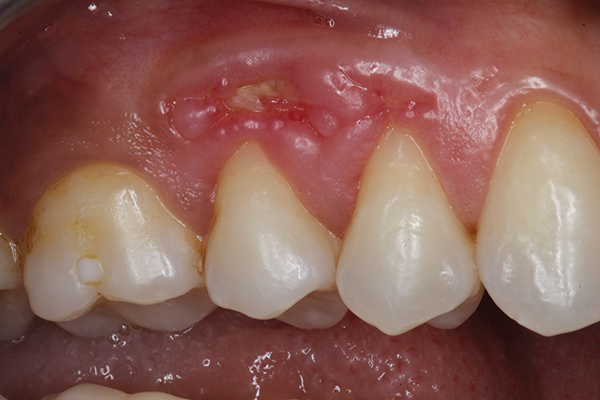
Фото 1. Попередня внутрішньоротова фотографія, область премолярів верхньої щелепи праворуч, яка показує оголену альвеолярну кістку із запаленими краями ясен на рані.
Після проведення місцевої анестезії було зроблено розріз досередини від ясенної борозни, який був обмежений щічною поверхнею зуба № 4 з використанням мікрохірургічного леза (SM Blade, Hartzell, denmat.com) (фото 2). Краї рани обережно обробили з використанням того ж леза, щоб створити свіжу рану. Мікрохірургічний періостальний елеватор (Micro Elevator, Hartzell) використовувався, щоб обережно підняти краї коронкової частини ясен та для створення кишені за допомогою тупого розсічення (фото 3 та фото 4). Кістковий секвестр видалили, а альвеолярну кістку, що підлягає, повторно реконтурували з використанням п'єзоелектричного ножа (Piezotome, Satelec Acteon, dental-bone-surgery.com) (фото 5).
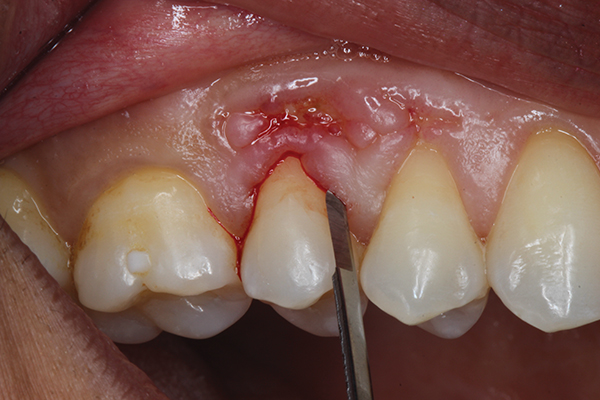
Фото 2. Розріз здійснюється з використанням мікрохірургічного леза.
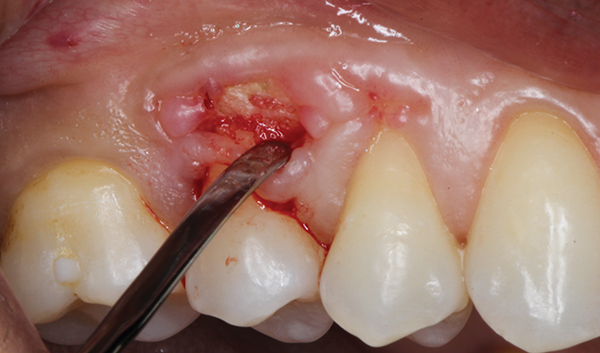
Фото 3. Усунення маргінального краю виконується за допомогою мікрохірургічного періостального елеватора.
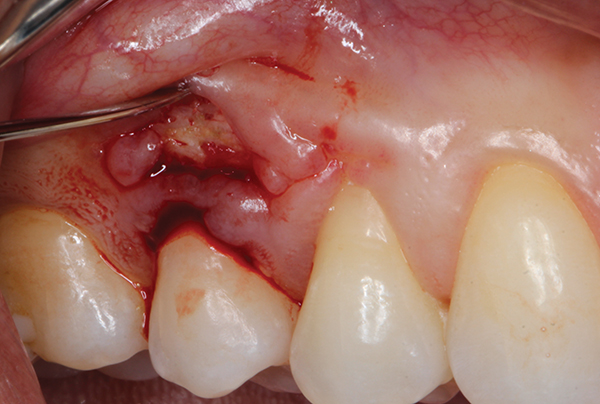
Фото 4
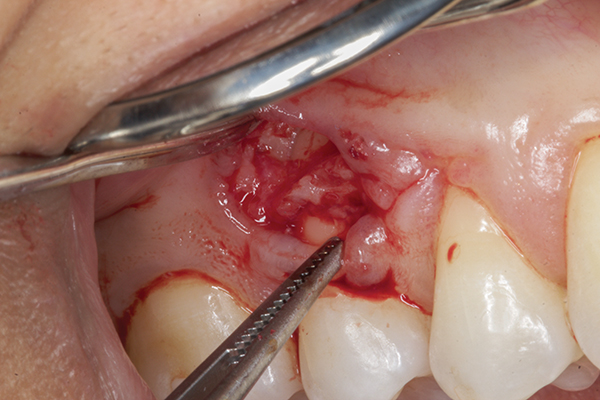
Фото 5. Реконтурування кістки та стимуляція кісткової кровотечі
Після стимуляції кровотечі демінералізована ліофілізована кістка розміром 0,5 см3 (Ace Surgical Supply, acesurgical.com) була щеплена, щоб покрити оголену кістку та коріння (фото 6). Субепітеліальний сполучнотканинний трансплантат був узятий з неба на тій же стороні (фото 7) і внесений під кишень ясна і над кістковим трансплантатом. Десневой трансплантат був закріплений, а розріз був ушитий за допомогою хромового кетгуту з використанням переривчастих одиночних швів (фото 8). Після ушивання ділянки донора (неба) ділянка-реципієнта була захищена пародонтальним перев'язувальним матеріалом (COE-Pak™, GC America, gcamerica.com).
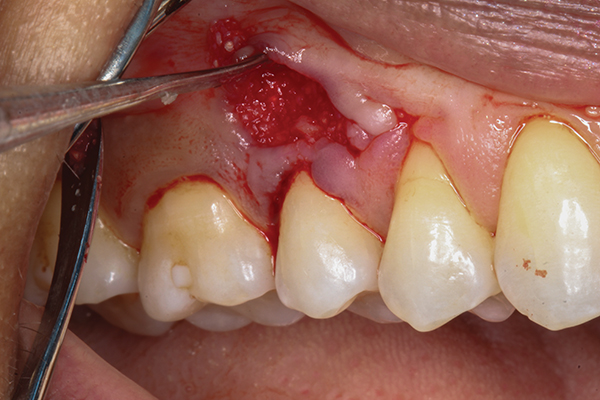
Фото 6. Демінералізована ліофілізована кістка, внесена над оголеною кісткою та корінням.
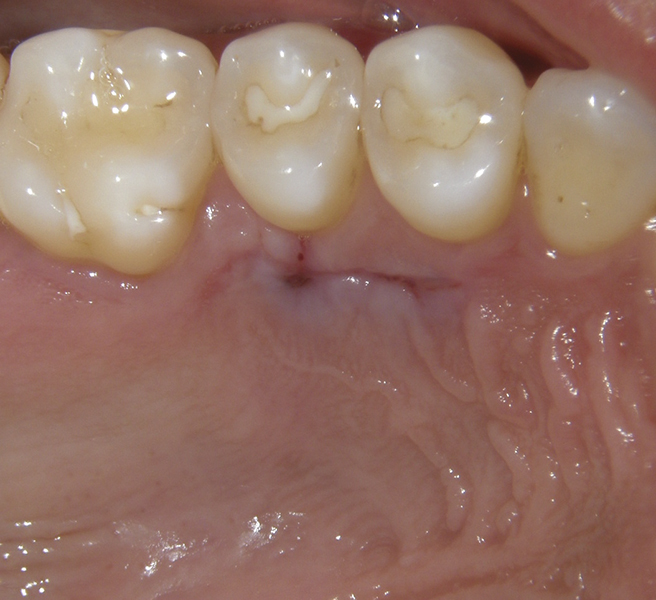 Фото 7. Слизова оболонка піднебіння після вилучення трансплантата сполучної тканини.
Фото 7. Слизова оболонка піднебіння після вилучення трансплантата сполучної тканини.
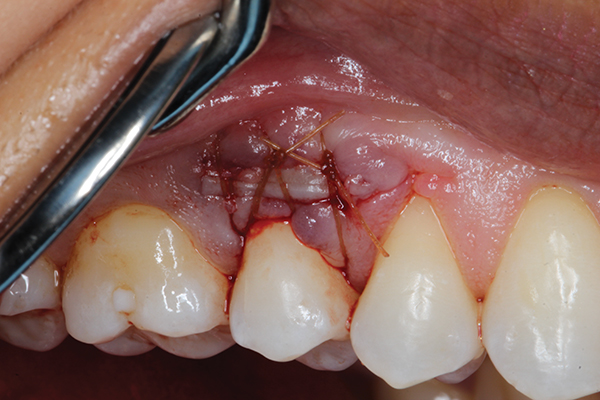
Фото 8. Заключні шви розміщуються без натягу. Субепітеліальний сполучнотканинний трансплантат ушивали до сосочків, а щічний клапоть був ушитий над трансплантатом за допомогою хромового кетгуту.
Пацієнтка була відправлена додому з рецептами на антибіотик (500 мг амоксициліну, тричі на день протягом 7 днів), щоб звести до мінімуму ризик зараження, та на нестероїдний протизапальний препарат (400 мг ібупрофену). Їй було доручено полоскати ротову порожнину хлоргексидином двічі на день протягом 2 тижнів. Пацієнтка призначалася щотижня протягом перших 2 тижнів (фото 9 і фото 10), а потім раз на місяць протягом 3 місяців. Після 3-місячного післяопераційного спостереження відновлення було адекватним як на ділянках реципієнта, так і донора (фото 11 та фото 12), і пацієнт залишився задоволеним результатом.
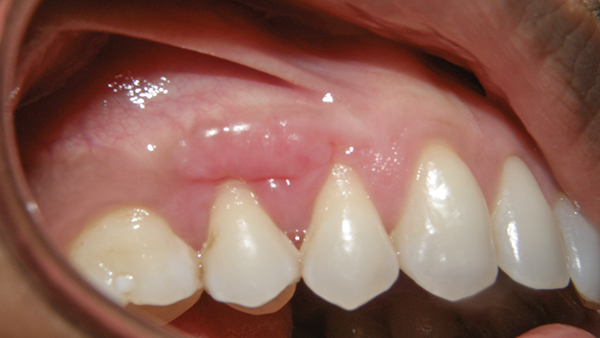 Фото 9. Постопераційна ділянка реципієнта через 2 тижні.
Фото 9. Постопераційна ділянка реципієнта через 2 тижні. 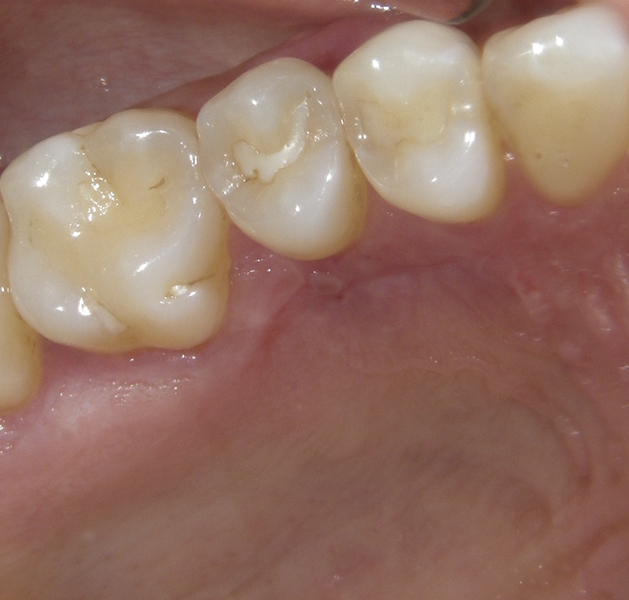 Фото 10. Постопераційна ділянка донора через 2 тижні.
Фото 10. Постопераційна ділянка донора через 2 тижні.
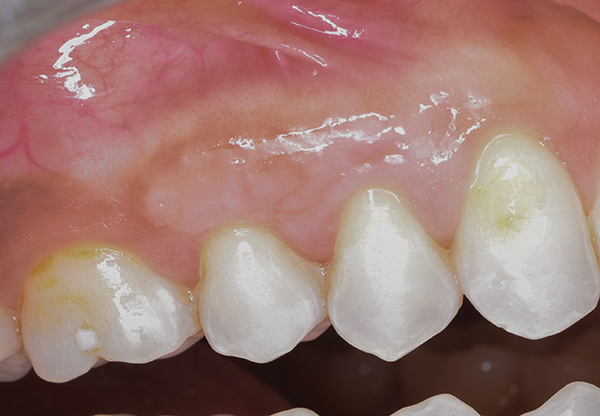
Фото 11. Постопераційна ділянка реципієнта через 3 місяці.
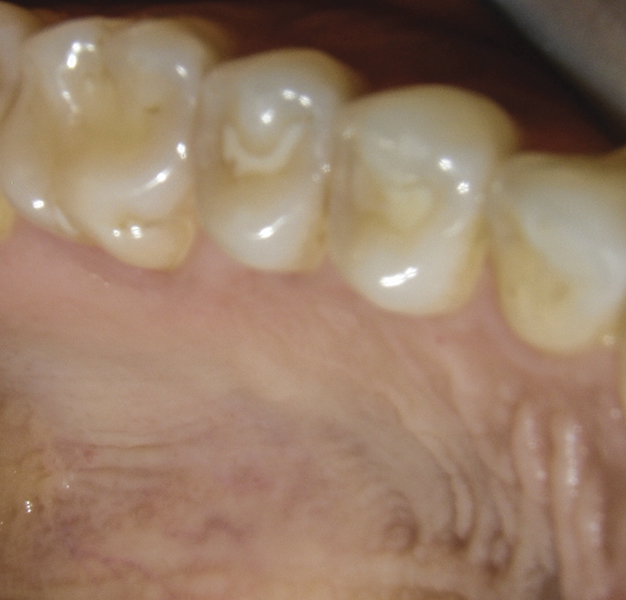 Фото 12. Постопераційна ділянка донора через 3 місяці.
Фото 12. Постопераційна ділянка донора через 3 місяці.
Лазер
Лазер - це простий пристрій, який справив революцію у клінічній практиці. Однак різноманітність лазерних технологій з погляду різних довжин хвиль, режимів енергії та параметрів налаштування призвела до появи безлічі клінічних протоколів у загальній стоматології та зокрема у пародонтології. Враховуючи цю різноманітність, клініцисти повинні застосовувати лазерне лікування лише після отримання повного розуміння технології та того, як правильно її використовувати, щоб отримати максимум переваг та звести до мінімуму ризик отримання травми.
Лазерна депігментація
Прогноз лазерної депігментації зазвичай сприятливий. У міру того, як використання лазерів стає все більш поширеним і його застосування стає все більш різноманітним, регулювання використання лазера та моніторинг безпеки є важливими факторами. Подальше спостереження після такого лікування має важливе значення, оскільки всі процедури з лазерами пов'язані з властивими йому ризиками, включаючи опіки, і постачальник лікування має забезпечити необхідний догляд.
Оскільки не всі лазери працюють однаково, клініцисти мають бути навчені кожному, з яким вони працюють. Практикуючий лікар повинен враховувати тип лазера, що використовується, і його показання, а також розуміти біофізику лазера, відповідні налаштування для конкретної процедури і що робити, якщо виникнуть ускладнення. У цьому клінічному випадку пацієнт був направлений до клініки автора, і він не був упевнений, який тип лазера використовувався при попередньому лікуванні даного пацієнта.
Giannelli та ін. вивчили клінічну ефективність двох різних лазерів для депігментації ясен, діодного лазера та Er: YAG-лазера. Вони повідомили, що діодний лазер дав найкращі результати. Вони також дійшли висновку, що лазер Er: YAG слід використовувати з обережністю, оскільки він часто призводить до неповної абляції епітелію ясен з глибшими епітеліальними гребенями, що потребує повторних процедур і, отже, збільшує ризик пошкодження власної платівки. Він призводить до розширення кровоносних судин, що призводить до затримки загоєння ран. Ці та інші дані підтверджують, що діодний лазер має переваги безпечного та успішного застосування у випадках гіперпігментації ясен з мінімальною інтра- та постопераційною травмою.
Пацієнтка у разі отримала ускладнення, викликані неправильним використанням лазера під час депігментації ясен. Імовірно, її травми були ненавмисними і її стоматолог не спеціально робив щось неправильно.
На щастя, слизова оболонка ротової порожнини чудово піддається лікуванню в порівнянні з фібробластами шкіри. Гістологічно фібробласти слизової оболонки ротової порожнини фенотипно відрізняються від фібробластів шкіри і більш близькі до ембріональних фібробластів. Такі відмінності сприяють швидкому загоєнню слизової оболонки ротової порожнини. Іншою причиною швидкого загоєння є те, що слизова оболонка порожнини рота постійно покрита слиною, що містить безліч факторів росту та біологічно активних пептидів та білків. Ці речовини сприяють зростанню та диференціюванню тканин, тим самим сприяючи загоєнню ран. Примітно, що якщо глибока травма (доходить до кістки, як у даному випадку), буде показана обробка некротизованих країв рани, а далі трансплантація тканин в дану область.
Іншим важливим елементом, пов'язаним із порушенням загоєння ран, є гіпоксія. Рани повинні мати мінімальний тиск кисню 30 мм рт. ст. для нормального поділу у клітинах та мінімум 15 мм рт. ст. для проліферації фібробластів Достатня оксигенація має вирішальне значення для проліферації клітин, ангіогенезу, синтезу колагену та повторної епітелізації. Тому в цьому випадку ретельна обробка некротизованої кістки для оголення нової здорової кістки з неоваскуляризацією була обов'язковою для отримання мінімального тиску кисню та подальшого нормального загоєння ран.
На додаток до наявності мертвої кістки, інший можливий внесок у хронізацію процесу та відстрочення лікування в даному випадку полягав у тому, що рана розтягувала базальну мембрану через сполучну тканину та створювала некроз кістки. Оскільки основні елементи базальної мембрани включають колагеновий IV тип та адгезивні молекули (ламінини та фібронектин), які важливі для фактора росту фібробластів та зв'язування фактора росту ендотелію судин, вони впливають на ангіогенез та прискорюють процес загоєння.
Щоб уникнути ускладнень, якщо лікар має сумніви, можливо доцільно використовувати велику довжину хвилі з низькою щільністю потоку і високою тривалістю імпульсу. Це ґрунтується на принципі консервативності, згідно з яким можна застосовувати більш інтенсивне лікування згодом. Оскільки вже розпочате лікування, яке стало надмірно інтенсивним, не може бути скасовано. Крім того, у той час як всі фахівці з лазерів повинні вживати всіх запобіжних заходів, щоб запобігти появі опіків, вони також повинні знати про фундаментальні методи, за допомогою яких можна усунути опіки у разі їх виникнення.
Основною перешкодою при виконанні операції в даному клінічному випадку була правильна обробка некротизованої кістки, оскільки в межах невеликої рани автору довелося досягати (добиратися до) живої кістки, щоб забезпечити хороше кровопостачання згодом внесеного трансплантату вище. Клінічно некротизована кістка проявляється як біла або жовта безболісна оголена ділянка. Однак у випадках з великою площею вона може мати явища вторинної інфекції, що призводить до запалення, утворення гною, неприємного запаху та болю. Спроби закрити некротизовану кістку місцевими клаптями або трансплантатами м'яких тканин часто зазнають невдачі, що призводить до подальшого оголення кістки і втрати м'яких тканин, що лежать вище. В даному випадку операція виконувалася зі збільшувальними приладами, і хірург спробував видалити некротизовану кістку, поки жива (вітальна) кістка не була виявлена до накладання швів. Однак це було надзвичайно складно.
Депігментація ясен за допомогою лазера
Потенційні ускладнення можуть виникнути внаслідок депігментації ясен за допомогою лазера. Практикуючі лікарі, які використовують лазери, повинні виявляти граничну обережність і розуміти, як запобігти описаному тут типу травми. Однак ризик лазерного опіку ніколи не може бути повністю усунений. Всі лікарі, які практикують лікування за допомогою лазера, повинні знати відповідні методи, за допомогою яких можна усунути опіки у разі їх виникнення.
Ще більше актуальної інформації на онлайн-курсі Хірургічна пародонтологія: підготовка до протезування .