Рідкісний випадок ортокератинізованої одонтогенної кісти передньої щелепи – хірургічне лікування з профілактичною жорсткою остеосинтезою
Машинний переклад
Оригінальна стаття написана мовою EN (посилання для прочитання) .
Мета: Кісти та інші внутрішньокісткові ураження можуть безсимптомно зростати до моменту діагностики під час випадкових рентгенологічних обстежень. Відсутність зуба та неправильне положення сусідніх зубів повинні спонукати лікарів провести рентгенівську діагностику.
Методи: 37-річний чоловік був госпіталізований з безнадійним зубом 36, який потрібно було видалити та замінити імплантом. Клінічне обстеження також виявило відсутність одного з нижніх різців та неправильне положення залишків нижніх різців. Конусно-променева комп'ютерна томографія виявила горизонтально імпактований нижній різець, оточений кістковим дефектом −15 × 20 × 8 мм, з товщиною кістки, що залишилася лише 3,5 мм у найвужчій ділянці. На основі сильних жувальних м'язів та низької товщини кістки після хірургічного видалення зуба та ураження була запланована профілактична остеосинтез. Щоб пояснити пацієнту хірургію, була 3D-друкована модель щелепи.
Результати: Пацієнту були представлені два плани лікування: 1. виготовлення індивідуальної пластини відповідно до кісткового дефекту та форми залишкової кістки та 2. вибір стандартної пластини та її коригування на 3D-друкованій моделі. Витрати на матеріал були в 10 разів вищими в індивідуальному рішенні. План 2 був прийнятий. Пряма пластина товщиною 1,2 мм була попередньо зігнута на моделі та стерилізована. Ураження та імпактований зуб були видалені під місцевою анестезією. Підготовлені пластини були зафіксовані.
Висновки: У представленому випадку індивідуальна 3D-друкована остеосинтетична пластина була приблизно в 10 разів дорожча порівняно зі стандартною остеосинтетичною пластиною. 3D-друк моделі кістки може бути корисним для попереднього вигинання вибраної стандартної пластини та планування хірургії.
Кісти та інші внутрішньокісткові ураження можуть рости безсимптомно до моменту діагностики під час випадкового рентгенологічного обстеження. Відсутній зуб і неправильне положення сусідніх зубів повинні спонукати клініцистів проводити рентгенівську діагностику. Орто-кератинізована одонтогенна кіста (ОКК) була вперше описана як орто-кератинізований варіант одонтогенної кератокісти Врайтом у 1981 році через її іншу гістопатологію та низький ризик рецидиву. ОКК переважно виникає в нижній щелепі та у чоловіків. Ці кісти часто безсимптомні і виявляються випадковим знаходженням, особливо на рентгенограмах ортодонтів. ОКК в основному локалізується в бічних сегментах нижньої щелепи і надзвичайно рідко в передній частині цієї кістки. На думку авторів, це перший випадок у літературі, що описує ОКК у передній нижній щелепі. Переломи, викликані основним патологічним ураженням у нижній щелепі, є рідкісними і не досягають 2% усіх переломів нижньої щелепи. Патологічні переломи зазвичай виникають внаслідок остеомієліту, остеорадіонекрозу, остеонекрозу щелепи, пов'язаного з біфосфонатами, та ідіопатичних причин, або полегшуються кістозними ураженнями, доброякісними, злоякісними та метастатичними пухлинами. Патологічні переломи нижньої щелепи, пов'язані з доброякісними кістозними ураженнями, є відносно рідкісними, особливо патологічні переломи, що виникають з радикулярних кіст. Проте перелом може статися під час видалення зуба. Особливо зуб, що прорізається, у поєднанні з патологічним ураженням може призвести до іатогенних переломів нижньої щелепи. Більшість опублікованих випадків пов'язані з переломами під час або після видалення зубів мудрості, що прорізуються. У цьому випадку ризик ураження переднього сегмента нижньої щелепи під час видалення зуба, що прорізається, або як затриманий перелом, був оцінений як високий. Тому було проведено профілактичну жорстку остеосинтезу.
Клінічний звіт
37-річний чоловік був прийнятий до клініки з безнадійним зубом 36, який потрібно було видалити та замінити імплантом. Клінічне обстеження також виявило відсутність одного з нижніх різців та неправильне положення залишилися нижніх різців (Рис. 1). Конусно-променева комп'ютерна томографія (КТ) виявила горизонтально імпактований нижній різець, оточений кістковим дефектом − 15 × 20 × 8 мм, з товщиною кістки лише 3,5 мм у найвужчій ділянці (Рис. 1). Виходячи з сильних жувальних м'язів, вага пацієнта − 120 кг, та низької товщини залишкової кістки після хірургічного видалення зуба та ураження, було заплановано профілактичну жорстку остеосинтезу. Остеосинтез також був запланований для запобігання можливому іатогенному перелому нижньої щелепи під час видалення імпактованого різця. Щоб пояснити пацієнту хірургічну процедуру, візуалізація цифрових зображень та комунікацій у медицині була експортована у форматі стереолітографії, а модель щелепи (Рис. 1) була 3D надрукована за допомогою 3D-принтера з цифровою обробкою світла. Одночасно планування та проектування індивідуальної пластини остеосинтезу (Рис. 1) було виконано за допомогою Customy 3D Planner (Smart Labs Sp. z o.o., Хожув, Польща) - онлайн платформи для планування хірургії. Пацієнту були представлені два плани лікування: 1. виробництво індивідуальної пластини відповідно до кісткового дефекту та форми залишкової кістки та 2. вибір стандартної пластини та її регулювання на 3D надрукованій моделі. Витрати на матеріал були в 9 разів вищими в індивідуальному рішенні. Другий план був прийнятий переважно з фінансових причин. Пластина товщиною 1,5 мм була попередньо зігнута на підготовленій моделі (Рис. 1) та стерилізована. За дві години до операції пацієнт прийняв 2 г амоксициліну та 100 мг німесуліду. Було взято 30 мл венозної крові та центрифуговано для отримання тромбоцитарних факторів (PRF) у вигляді згустків та мембран. Операція проводилася під місцевою анестезією з 4% артикаїном + норадреналіном (1/100 000). Зуб 31 був видалений після надрізу по краю ясна, виконаного лезом 15C. Трапецієподібний повнотовстий клапоть був вирізаний лезом № 15C з мезіальної ділянки зуба 42 до дистальної ділянки зуба 33. Клапоть був піднятий, і фасційний аспект фронтальної щелепи був відкритий, досягнувши також оголення лівого ментального нерва. За допомогою пінцета Льєра була видалена кісткова межа ураження, і ураження було частково видалено. Попередньо зігнута пластина остеосинтезу була перевірена на відповідність і закріплена двома гвинтами 2,0 мм з кожного боку. Підготовлена пластина була закріплена гвинтами системи 2,0, як було заплановано на моделі. Після фіксації пластини імпактований зуб був видалений, розділивши його на 3 частини. Решта ураження була видалена разом із зубом. Зібраний матеріал зберігався у 3% розчині формаліну та був відправлений на гістопатологічне дослідження. Додаткова щічна кісткова пластина повинна була бути видалена, щоб створити доступ для видалення зуба. Це призвело до відсутності щічної кісткової пластини на рівні ураження в усій вертикальній площині. Щоб створити кращу підтримку для м'яких тканин під час періоду загоєння, під час операції була відрегульована ще одна пластина остеосинтезу та закріплена коронально до основної пластини двома гвинтами 2,0 мм, по одному з кожного боку. Згустки PRF були поміщені в кістковий дефект, а мембрани PRF були розміщені поверх закріплених пластин. Клапоть був зашитий нитками 4.0 та 6.0 з нейлону. Коронка видаленого зуба 31 була обрізана, пульпа була видалена, а камера була заповнена текучим матеріалом. Скловолокно та текучий композитний матеріал були використані для фіксації коронки зуба 31 до сусідніх зубів як тимчасова реставрація. Післяопераційна КТ була проведена (Рис. 1). Антибіотикотерапія продовжувалася протягом 5 днів після операції: 1 г кожні 8 годин. Загоєння проходило без ускладнень. Шви були видалені за 2 сеанси, частина після 1 та решта після 2 тижнів загоєння. М'яка дієта була рекомендована на 4 місяці після операції. Через 5 місяців пацієнт представив часткове оголення верхньої пластини через м'які тканини. Була проведена ще одна КТ для оцінки патерну загоєння кістки, і було прийнято рішення про видалення верхньої пластини. Під місцевою анестезією з 4% артикаїном + норадреналіном (1/100 000) був виконаний невеликий надріз слизової оболонки над пластиною, гвинти були видалені, і пластина була видалена. Місце було промите 0,9% розчином NaCl, а слизова оболонка була зашита нейлоновими швами 6.0 більш апікально, ніж лінія надрізу, щоб досягти кращих умов для вестибюля. Шви були видалені через 7 днів.
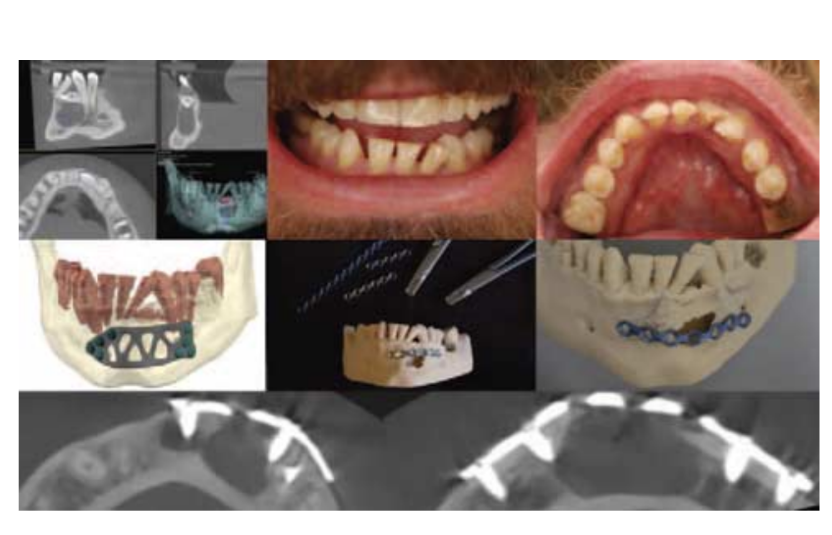
Результати
Післяопераційна КТ з конусним променем виявила правильну адаптацію обох пластин остеосинтезу до поверхні кістки. Гістопатологічне дослідження ураження виявило ООК (Рис. 2). Після 5 місяців спостереження ускладнень у вигляді переломів кістки та тимчасової реконструкції зуба не сталося (Рис. 2). Контрольна КТ, проведена через 5 місяців після операції, виявила ознаки загоєння кістки на післяопераційному місці (Рис. 2). Проте для імплантаційного лікування в цьому місці буде потрібна додаткова операція з реконструкції кістки.
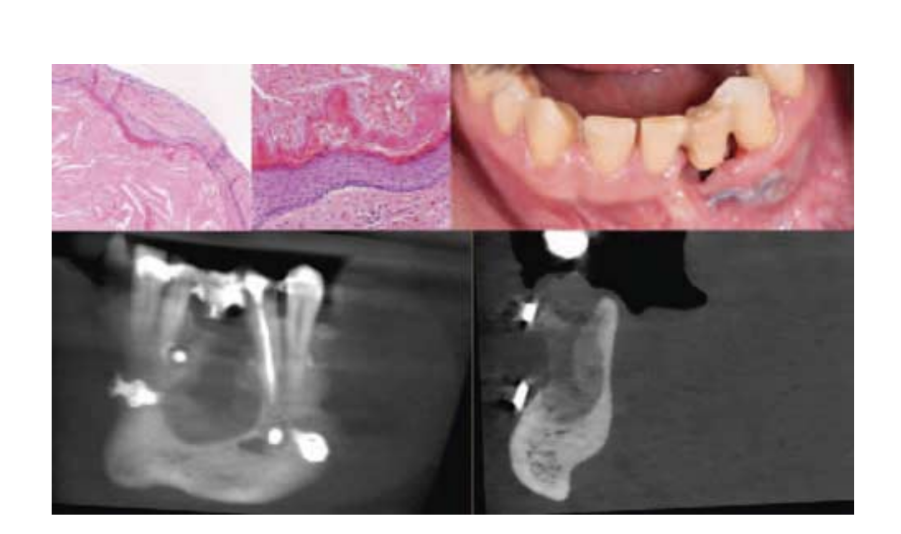
Обговорення
Чоловіки з повним зубним рядом здатні генерувати високі жувальні сили, які передаються на нижню щелепу під час жування, і, відповідно, ризик перелому вищий, ніж у жінок. Проте, більшість випадків переломів нижньої щелепи, описаних у літературі, спостерігалися у чоловіків у п'ятому десятилітті життя, представленому пацієнту було 30 років, але він був мускулистим і дуже сильним. Повністю імпактовані зуби, особливо горизонтальні з асоційованими ураженнями, мають вищу частоту переломів нижньої щелепи, оскільки об'єм кістки, що оточує зуб і ураження, вже низький або потребує видалення під час операції, що ослаблює нижню щелепу. Боднер та ін. проаналізували 189 випадків і виявили, що 86% випадків переломів нижньої щелепи розвиваються після операції і зазвичай трапляються між першим і третім тижнем після операції. Можливими причинами цього можуть бути надмірна жувальна сила або незначна травма ослабленої кістки. Проте інші автори стверджували, що жування не впливає на пізні переломи нижньої щелепи, м'яка дієта повинна рекомендуватися до 4 тижнів після операції. Якщо перелом трапляється, жорстка фіксація сьогодні є методом вибору в лікуванні. Профілактична жорстка фіксація нижньої щелепи також повинна розглядатися у випадках, коли існує підвищений ризик іатогенних переломів, щоб запобігти додатковій хірургії та підвищеній захворюваності. Дослідження методом кінцевих елементів, проведене Муракамі та ін., ілюструвало теоретичну ефективність застосування пластини для зменшення навантаження на нижню щелепу після хірургічного видалення кісти, включаючи третій моляр, на основі комп'ютерного моделювання. У представленому випадку було прийнято рішення виконати жорстку фіксацію як профілактичну процедуру під час видалення зуба та ураження в передній частині нижньої щелепи. Спочатку планувалося використання індивідуально виготовленої 3D-друкованої пластини остеосинтезу. Така пластина зміцнить залишкову кістку, а також підтримуватиме м'які тканини над дефектом. На жаль, індивідуальне рішення було в 9 разів дорожче в порівнянні зі стандартною пластиною остеосинтезу. Використання 3D-друку моделі кістки стало доступним і корисним засобом для вибору та попереднього вигинання стандартної пластини та для планування операції. У цьому випадку була запланована одна пластина фіксації для фіксації кістки. Проте була використана додаткова пластина для підтримки м'яких тканин. Використання додаткових пластин остеосинтезу, таких як у техніці огорожі, описаній Мерлі та ін. у 2015 році, допомогло підтримувати м'які тканини протягом до 5 місяців під час початкового періоду загоєння. На жаль, без додаткових матеріалів для пересадки, у цьому випадку підтримуючу пластину довелося видалити через дегісценцію м'яких тканин. Протягом найбільш критичного періоду після операції у представленому випадку переломів не сталося. Протягом 5 місяців спостереження не було виявлено жодних ознак рецидиву ООК.
Висновки
В межах цього клінічного звіту можна зробити наступні висновки. Освітнє повідомлення для клініцистів та хірургів можна підсумувати наступним чином:
Точний клінічний огляд слід проводити під час кожного стоматологічного прийому, і додаткову діагностику слід призначати, якщо виявлено ознаки неправильного положення зубів. Цифрові технології, такі як CBCT та програмне забезпечення для планування операцій, можуть допомогти ретельно спланувати хірургічне втручання, але наразі індивідуальні пластини остеосинтезу CAD/CAM значно дорожчі за стандартні доступні матеріали. 3D-друкована модель кістки є дешевою, доступною та корисною для аналізу хірургії та корекції стандартних пластин остеосинтезу. Щоб оцінити, чи є профілактичний жорсткий остеосинтез ефективним у запобіганні постекстракційним переломам кісток, необхідні додаткові дослідження на більших групах.
Łukasz Zadrozny, Pawel Rogus, Michał Pyzlak, MD, Marco Tallarico та Marco Cicciu
Посилання
- Bilodeau EA, Collins BM. Одонтогенні кісти та новоутворення. Surg Pathol Clin 2016;10:177–222
- Wright JM. Одонтогенна кератоциста: ортокератинізований варіант. Oral Surg Oral Med Oral Pathol 1981;51:609–618
- Wright BA, Fanibunda K. Одонтогенна кератоциста типу дентигерозної кісти? J Can Dent Assoc 1981;47:313–314
- Mahdavi N, Taghavi N. Ортокератинізована одонтогенна кіста верхньої щелепи: звіт про випадок та огляд літератури. Turk Patoloji Derg 2017;33:81–85
- Macdonald-Jankowski DS. Ортокератинізована одонтогенна кіста: систематичний огляд. Dentomaxillofac Radiol 2010;39:455–467
- Sarvaiya B, Vadera H, Sharma V та ін. Ортокератинізована одонтогенна кіста нижньої щелепи: рідкісний звіт про випадок з систематичним оглядом. J Int Soc Prev Community Dent 2014;4:71–76
- de Souza AS, Colombo LT, Hadad H та ін. Відновлення кістки навколо імплантатів з модифікованою поверхнею шляхом кислотного кондиціонування з депонуванням фторидних іонів. J Osseointegration 2020;12:222–228
- Xiao X, Dai JW, Li Z та ін. Патологічний перелом нижньої щелепи, спричинений кореневою кістою: звіт про випадок та огляд літератури. Medicine (Baltimore) 2018;97:13529
- Bodner L, Brennan PA, McLeod NM. Характеристики іатогенних переломів нижньої щелепи, пов'язаних з видаленням зубів: огляд та аналіз 189 випадків. Br J Oral Maxillofac Surg 2011;49:567–572
- Miyaura K, Matsuka Y, Morita M та ін. Порівняння сил укусу в різних вікових та статевих групах: дослідження ефективності укусу з рухомими та нерухомими зубами. J Oral Rehabil 1999;26:223–227
- Al-Belasy FA, Tozoglu S, Ertas U. Жування та пізній перелом нижньої щелепи після операції з видалення зубів мудрості, пов'язаної з відсутністю грубої патології. J Oral Maxillofac Surg 2009;67:856–861
- Van Sickels JE, Richardson DA. Стабільність ортогнатичної хірургії: огляд жорсткої фіксації. Br J Oral Maxillofac Surg 1996;34:279–285
- Hartman MJ, Sibley DM. Профілактична внутрішня фіксація для уникнення перелому нижньої щелепи при видаленні зубів мудрості: використання комп'ютерно-допоміжної хірургії для покращення клінічних результатів. J Oral Maxillofac Surg 2020;78:2147–2152
- Baron J, Hazubski S, Otte A. 3D багатоматеріальна друкована антропоморфна, персоналізована заміна руки для використання в нейропротезуванні з використанням 3D-сканування та комп'ютерного проектування: перше дослідження технічної концепції. Prosthesis 2020;2:362–370
- Murakami K, Yamamoto K, Tsuyuki M та ін. Теоретична ефективність профілактичних заходів для патологічного перелому після хірургічного видалення уражень нижньої щелепи на основі тривимірного кінцевого елементного аналізу. J Oral Maxillofac Surg 2014;72:833e1–833e18
- Krakowczyk Ł, Piotrowska-Seweryn A, Szymczyk C та ін. Віртуальне хірургічне планування та конусно-променева комп'ютерна томографія в реконструкції пухлин голови та шиї - пілотне дослідження. Otolaryngol Pol 2020;75:28–33
- Farré-Guasch E, Wolff J, Helder MN та ін. Застосування адитивного виробництва в оральній та щелепно-лицевій хірургії. J Oral Maxillofac Surg 2015;73:2408–2418
- Barazanchi A, Li KC, Al-Amleh B та ін. Механічні властивості лазерно-синтерованого 3D-друкованого кобальт-хрому та м'яко-фрезерованого кобальт-хрому. Prosthesis 2020;2:313–320
- Lavorgna L, Cervino G, Fiorillo L та ін. Надійність віртуального протезування, реалізованого через 2D та 3D фотозйомку: експериментальне дослідження точності різних цифрових систем. Int J Environ Res Public Health 2019;16
- Merli M, Mariotti G, Moscatelli M та ін. Техніка огорожі для локалізованого тривимірного збільшення кістки: технічний опис та звіти про випадки. Int J Periodontics Restorative Dent 2015;35:57–64
- Merli M, Nieri M, Mariotti G та ін. Техніка огорожі: аутогенний кістковий трансплантат проти 50% депротенізованої бичачої кісткової матриці /50% аутогенного кісткового трансплантата - клінічне подвійне сліпе рандомізоване контрольоване дослідження. Clin Oral Implants Res 2020;31:1223–1231