Платформне перемикання проти звичайних імплантатів: 5-річні результати після навантаження з рандомізованого контрольованого дослідження
Машинний переклад
Оригінальна стаття написана мовою EN (посилання для прочитання) .
Анотація
Мета: Порівняти клінічні та рентгенографічні результати імплантатів з перемиканням платформи (PS) та звичайної платформи (RP).
Матеріали та методи: Це дослідження було спроектовано як рандомізоване контрольоване дослідження з розділенням щелеп. Вісімнадцять пацієнтів з двосторонньо відсутніми одиничними премолярами або молярами, які підлягали відновленню за допомогою імплантованих одиничних коронок, були послідовно залучені. Місця для імплантатів були випадковим чином призначені для лікування відповідно до концепції PS (група PS) або з відповідними діаметрами імплантату та абатмента (група RP). Всього було встановлено 36 імплантатів в загоєній кістці, з моментом вставки між 35 і 45 Нсм, відповідно до одностадійного протоколу. Всі імплантати були навантажені тимчасовою коронкою на гвинті через 3 місяці після вставки імплантату. Остаточні одиничні коронки на гвинті були доставлені через 2 місяці. Критерії оцінки включали виживаність імплантатів та протезів, біологічні та протезні ускладнення, зміни рівня маргінальної кістки (MBL), глибину зондування кишень (PPD) та кровотечу при зондуванні (BOP). Клінічні дані збиралися під час встановлення імплантату (базовий рівень), навантаження імплантату (через 3 місяці) та через 9, 36 і 60 місяців після навантаження.
Результати: Один пацієнт вибув після 4 років спостереження. Жоден імплантат не зазнав невдачі, і під час дослідження не було зафіксовано жодних протезних ускладнень. Один пацієнт відчув запалення слизової з позитивним BOP (група RP) через 3 місяці, а три пацієнти мали двостороннє запалення слизової навколо імплантатів з позитивним BOP на 6, 24 та 36 місяцях відповідно. Інших біологічних ускладнень не було зафіксовано до 60 місяців спостереження. Статистично значущих відмінностей між групами за ускладненнями не було (3/18 проти 4/18; P = 1.0). Дев'ять місяців після навантаження середнє MBL становило 0.93 ± 0.26 мм (95% CI 0.81 до 1.05) для імплантатів RP та 0.84 ± 0.2 мм (95% CI 0.73 до 0.95) для імплантатів PS. Статистично значущої різниці між групами не спостерігалося (P = 0.18). Тридцять шість місяців після навантаження середнє MBL становило 1.09 ± 0.3 мм (95% CI 0.95 до 1.24) у групі RP та 1.06 0.24 мм (95% CI 0.94 до 1.17) у групі PS, без статистично значущої різниці між групами (P = 0.70). Шістдесят місяців після навантаження середнє MBL становило 1.24 ± 0.39 мм (95% CI 1.05 до 1.43) у групі RP та 1.20 ± 0.21 мм (95% CI 1.01 до 1.39) у групі PS, без статистично значущої різниці між групами (P = 0.85). Середнє PPD становило 2.58 0.58 мм (95% CI 2.32 до 2.84) у групі RP та 2.40 ± 0.72 мм (95% CI 2.21 до 2.59) у групі PS на 60 місяці спостереження, без статистично значущої різниці між групами (P = 0.49). Середнє BOP становило 0.90 ± 0.88 (95% CI 0.58 до 1.22) у групі RP та 0.93 ± 0.97 (95% CI 0.51 до 1.35) у групі PS на 60 місяці спостереження, без статистично значущої різниці між групами (P = 0.85)
Висновки: Імплантати, відновлені відповідно до концепції PS та з відповідними діаметрами імплант–абатмент, показали порівнянні клінічні та рентгенографічні результати до 5 років після навантаження.
Вступ
Втрата периімплантної маргінальної кістки є неминучою і, як вважається, пов'язана з формуванням патогенної мікрофлори, яка викликає запалення слизової оболонки та прогресивну резорбцію кістки. Велика кількість досліджень, що вивчали імплантати з відповідними абатментами, повідомляли про початкову ремоделювання кістки до 2 мм протягом першого року навантаження. Здається, що на цей фізіологічний процес впливають кілька факторів, включаючи, але не обмежуючись, дизайном імплантату, з'єднанням імплант–абатмент та встановленням біологічної ширини. Крім того, біомеханічний стрес, позиція платформи імплантату та невідповідність каркасу можуть негативно впливати на цей процес і врешті-решт вплинути на фізіологічне ремоделювання кістки навколо імплантату.
Деякі клінічні випробування показали, що імплантати з перемиканням платформи (PS) мали значно меншу резорбцію кістки в порівнянні з традиційним з'єднанням імплант–абатмент з відповідним діаметром. Обґрунтування цього підходу полягає в тому, щоб розташувати мікротріщину з'єднання імплант–абатмент подалі від зони контакту кістки з імплантатом, що свідчить про те, що перемикання платформи може запобігти або зменшити втрату маргінальної кістки. Незважаючи на початкові сумнівні докази позитивного впливу концепції PS на стабільність маргінальної кістки, інші дослідження повідомляли про подібні результати в порівнянні з традиційною процедурою.
Проміжний звіт через 9 місяців після навантаження з попереднього дослідження, проведеного авторами, показав, що імплантати PS та регулярні платформи (RP) мають подібні клінічні та радіографічні результати при заміні одного зуба. Ці дані були підтверджені результатами через 3 роки після навантаження.
У даному дослідженні була перевірена нульова гіпотеза про те, що немає різниць у клінічних та радіографічних результатах між імплантатами PS та RP при заміні одного зуба, проти альтернативної гіпотези про наявність різниць, до 5 років після навантаження. Це дослідження звітується відповідно до заяви CONSORT (http://www.consort-state ment.org) для покращення якості звітності паралельних групових рандомізованих випробувань.
Матеріали та методи
Дизайн дослідження та відбір пацієнтів
Це дослідження було спроектовано як проспективне рандомізоване, контрольоване, спліт-мішане випробування. Пацієнти були залучені в трьох різних центрах між листопадом 2011 року та лютим 2013 року. Дослідження проводилося відповідно до принципів Гельсінкської декларації, і всі учасники надали письмову інформовану згоду перед вступом. Пацієнти лікувалися одним і тим же стоматологом (SM). Дані були проаналізовані в стоматологічному відділенні Університетської лікарні Сассарі, Італія.
Пацієнти були відібрані відповідно до наступних критеріїв включення та виключення.
Критерії включення:
- вік ≥ 18 років
- необхідність у єдиній двосторонній коронці на імплантатах у задній ділянці
- стабільні міжоклюзійні відносини
- залишкова висота кістки ≥ 10
- залишкова ширина кістки ≥ 6 мм з принаймні 5 мм кератинізованої ясенної тканини на вершині
- надано письмову інформовану згоду.
Критерії виключення:
- загальні протипоказання для імплантаційної хірургії
- відсутність оклюзійної зубної архітектури в зоні, призначеній для встановлення імплантату
- пародонтит
- важкий бруксизм
- імунодефіцит
- попередня історія опромінення голови та шиї
- неконтрольований діабет
- важкий курець (> 10 сигарет/день)
- глибина зондувальної кишені (PPD) та/або кровотеча при зондуванні (BOP) 25%
- поточне або минуле лікування біфосфонатами
- зловживання речовинами
- психічний розлад
- нездатність завершити спостереження протягом 5 років після навантаження
- лактація
- крутний момент вставки імплантату менше 35 Ncm під час встановлення імплантату.
Клінічні процедури
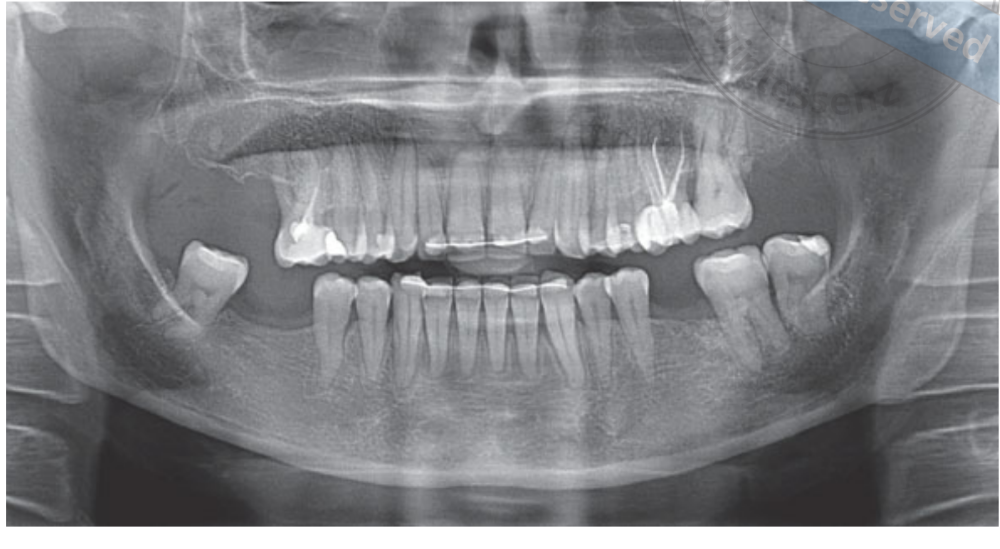
Усі пацієнти були клінічно оцінені, а їх медична історія була зафіксована. Проведено попередній скринінг та рентгенографії (Рис. 1) для оцінки потенційної відповідності пацієнтів критеріям відбору. Пацієнти, які відповідали критеріям відбору, отримали лікування для підтримки гігієни ротової порожнини та сканування конусно-променевою комп'ютерною томографією (CBCT, Imaging Sciences International, Hatfield, PA, USA).
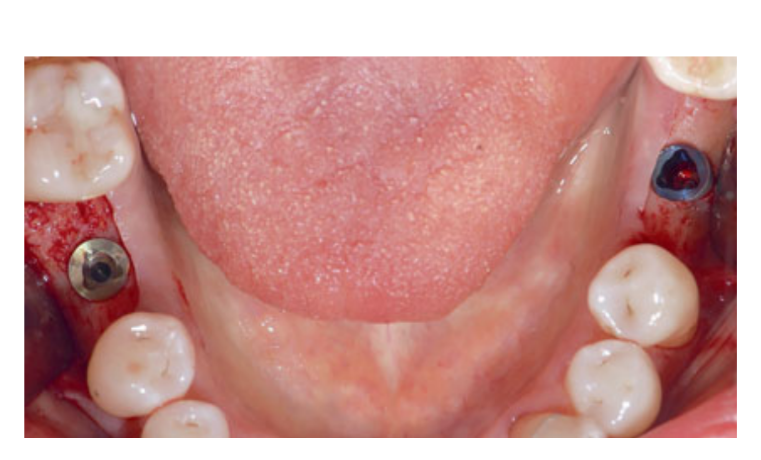
875/125 мг амоксициліну/клавуланової кислоти (Аугментин, GlaxoSmithKline, Верона, Італія) вводили двічі на день з 1 години до встановлення імплантату до 6 днів після операції. Перед встановленням імплантату пацієнти полоскали рот протягом 1 хвилини 0,2% розчином хлоргексидину (Curasept, Curaden Healthcare, Саронно, Варезе, Італія). Місцева анестезія була проведена з використанням артикаїну з адреналіном (1:100,000; Pierrel, Мілан, Італія) безпосередньо перед операцією. Було спроектовано мінімально інвазивний клапоть з інтраскулькулярним і кристальним розрізом, без випускних розрізів. Для підготовки місця для імпланта використовували імплантаційні свердла відповідно до щільності кістки та інструкцій виробника. Після підготовки місця для імпланта для отримання імпланта діаметром 4,3 або 5,0 мм, конверт, що містить код рандомізації для призначення місця PS та RP імпланта, був відкритий сліпим незалежним лікарем. Імпланти (NobelReplace Tapered Groovy, Nobel Biocare, Гетеборг, Швеція) з анодованою поверхнею були встановлені з моментом вставки між > 35 та < 45 Ncm. Одне місце отримало імпланти NobelReplace Platform Shift довжиною 8 або 10 мм, діаметром тіла 4,3 мм з імплантно-абатментним інтерфейсом 3,5 мм (вузька платформа [NP], фуксія), або діаметром тіла 5,0 мм з імплантно-абатментним інтерфейсом 4,3 мм (RP, жовтий). Контралатеральне місце отримало ідентичні імпланти (група RP) з відповідними діаметрами імплантно-абатментного з'єднання (4,3 мм, жовтий; або 5,0 мм, синій; Рис. 2). Абатменти для загоєння були підключені до імплантів під час операції. Клапті були зашиті швами Vicryl 4.0 (Vicryl, Ethicon J&J International, Сент-Стефенс-Волув, Бельгія).
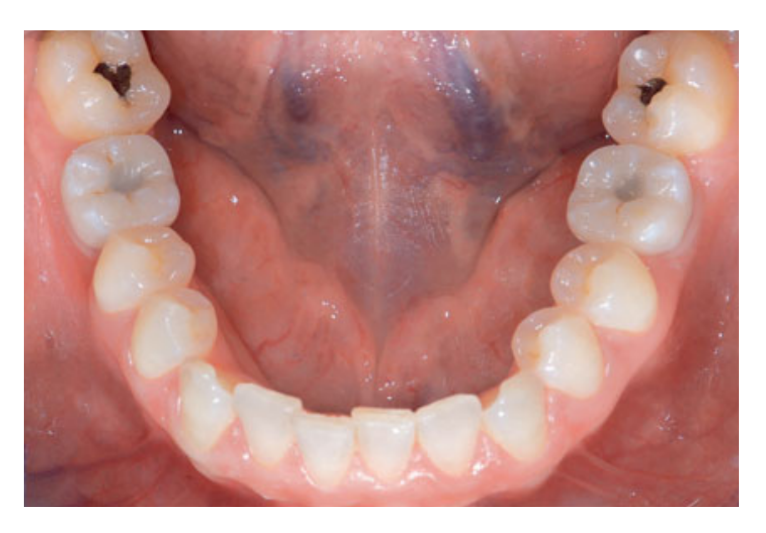
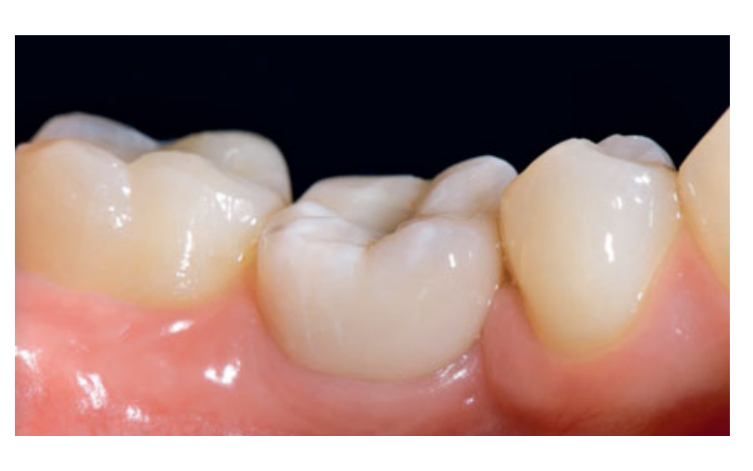
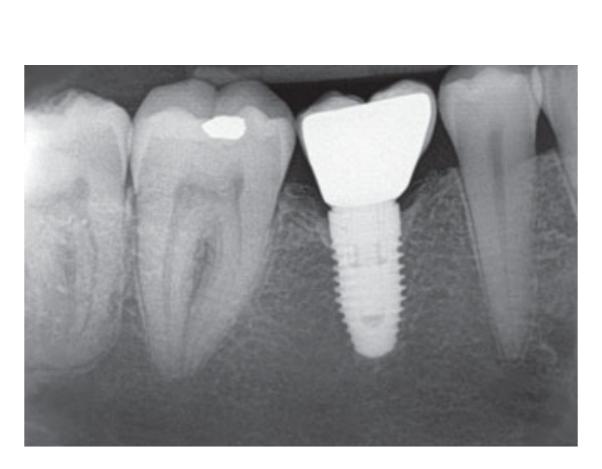
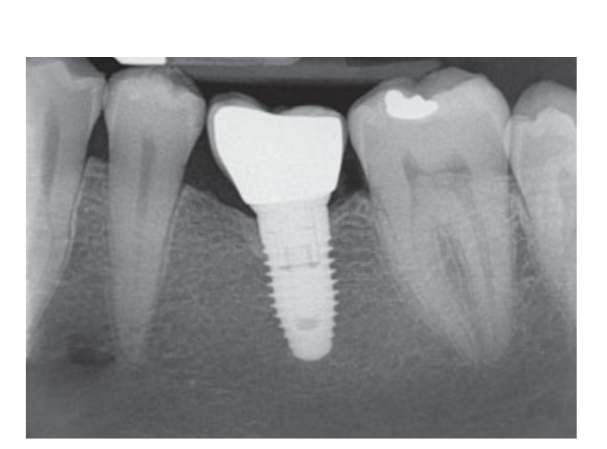
80 мг кетопрофену (Окі, Домпе, Мілан, Італія) призначалися два або три рази на день протягом необхідного часу. Пацієнтам було рекомендовано полоскати рот 0,2% хлоргексидином (Курасепт) протягом 2 тижнів та дотримуватись м'якої дієти протягом 10 днів. Шви були зняті через 2 тижні. Через три місяці після встановлення стабільність імплантату перевіряли вручну, і були зроблені остаточні відбитки. Через 1 тиждень були доставлені тимчасові смугові резинові коронки, які були закріплені на тимчасових титанових абатментах. Через шість місяців після встановлення імплантату були доставлені остаточні металеві або цирконієві коронки з гвинтовим кріпленням (Рис. 3-5). Клінічний моніторинг та рентгенографії в ротовій порожнині були заплановані на момент встановлення імплантату (базовий рівень), навантаження імплантату (через 3 місяці) та через 9, 36 і 60 місяців після навантаження (Рис. 6-11). Пацієнти були включені в програму гігієни ротової порожнини з повторними візитами кожні 3 місяці протягом першого року, а потім двічі на рік.
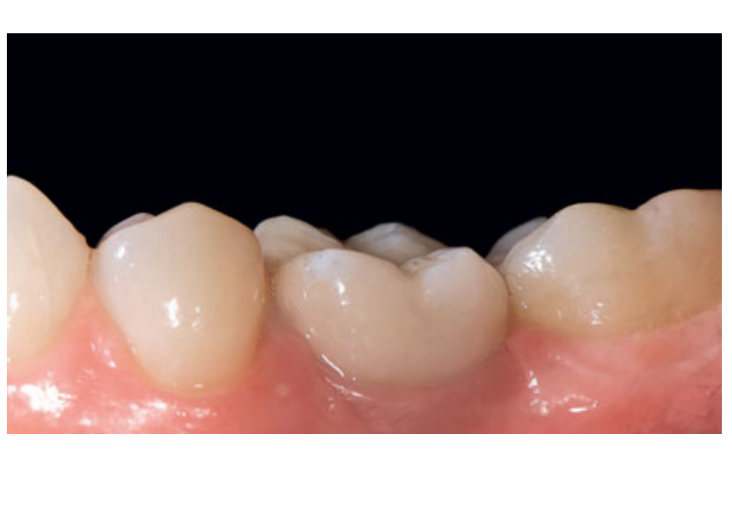
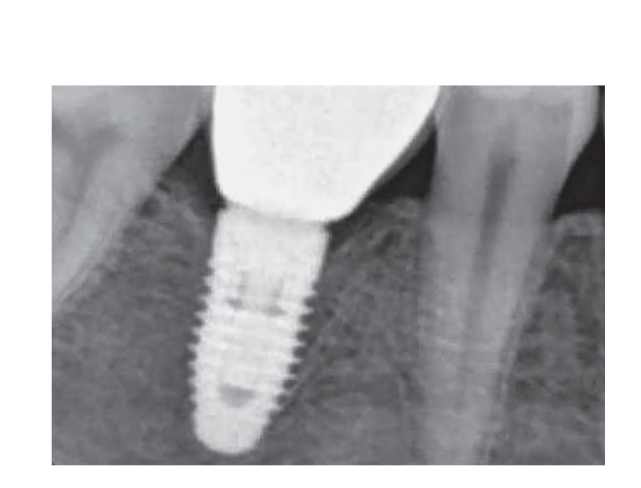
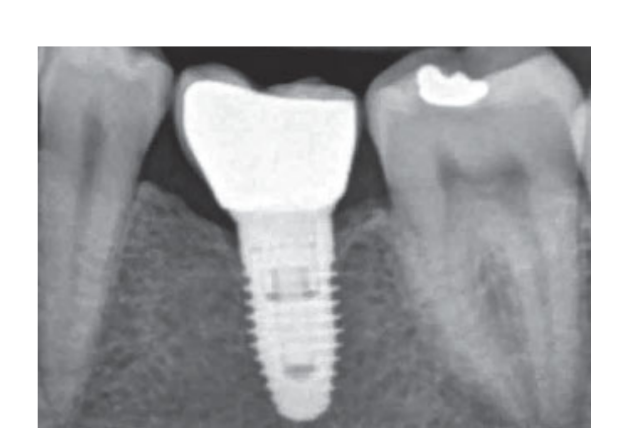
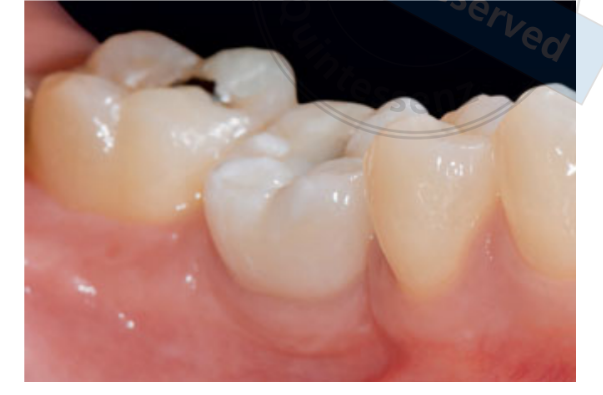
Наступні результати були зафіксовані.
- Невдача імплантату/протеза: Видалення імплантатів, зумовлене рухливістю імплантатів, прогресуючою втратою краєвої кістки, інфекцією або переломом імплантату. Стабільність окремих імплантатів вимірювалася протезистом (PM) під час доставки тимчасової та остаточної коронки (через 3 та 6 місяців після встановлення імплантату) шляхом застосування 35 Нсм крутного моменту для видалення. Через рік після встановлення імплантату стабільність імплантату перевірялася вручну тим самим протезистом за допомогою двох ручок стоматологічного дзеркала.
- Ускладнення: Переломи або відколи тимчасової або остаточної керамічної коронки, рухливість абатмента та біологічні ускладнення, такі як інфекція рани або імплантату, мукозит, абсцеси або періімплантит, фіксувалися протягом усього періоду спостереження.
- Рівні краєвої кістки (MBLs): Періімплантні MBLs оцінювалися на інтраоральних цифрових рентгенівських знімках, зроблених за паралельною технікою під час встановлення імплантату, а також через 3, 9, 36 і 60 місяців після навантаження. Рентгенівські знімки приймалися або відхилялися для оцінки на основі чіткості різьби імплантату. Рентгенолог, який не брав участі в дослідженні, оцінив усі рентгенівські знімки. Відстані від мезіальної та дистальної міжзубної кістки до горизонтального інтерфейсу між імплантатом та абатментом (референсна точка) вимірювалися за допомогою програмного інструменту вимірювання (Digora for Windows 2.8, Soredex, Tuusula, Фінляндія), який був відкалібрований для кожного окремого зображення відповідно до простору між двома різьбами до найближчих 0,1 мм. Мезіальні та дистальні вимірювання фіксувалися з посиланням на вісь імплантату та усереднювалися.
- Параметри пародонту: PPD та BOP вимірювалися сліпим оператором, який не брав участі в дослідженні, за допомогою пародонтального зонда (PCP-UNC 15, Hu-Friedy Manufacturing, Чикаго, IL, США) через 3, 9, 36 і 60 місяців після навантаження. Для кожного імплантату збиралися три вестибулярні та три лінгвальні значення.
Розмір вибірки та рандомізація
Оскільки це дослідження спочатку планувалося як попереднє до більшого клінічного випробування, попередній розрахунок розміру вибірки не проводився. У кожного пацієнта правий або лівий моляр чи премоляр випадковим чином були призначені для отримання або імплантатів PS, або RP. Код рандомізації був створений за допомогою комп'ютерного програмного забезпечення (Excel, Microsoft, Redmond, WA, USA) шляхом поєднання послідовності випадкових непослідовних чисел, що відповідають двом різним процедурам (імплантати PS проти RP) з правим або лівим зубом, і був призначений незалежним оператором, який не брав участі в випробуванні, а номери були поміщені в непрозорі конверти. Ліва сторона була призначена відповідно до вказівок у конверті, а контралатеральна сторона була оброблена під час тієї ж сесії відповідно до іншого втручання. Дані збиралися в електронних таблицях (Microsoft Office Excel) незалежним лікарем у стоматологічному відділенні Університету Сассарі, Італія.
Статистичний аналіз
Статистичні аналізи проводилися за допомогою програмного забезпечення QI Macros SPC (версія 2010, KnowWare International, Денвер, Колорадо, США) для Microsoft Office Excel. Усі значення були представлені як середнє та різниця середніх, з стандартним відхиленням (SD) та 95% довірчими інтервалами (CI). Відмінності в пропорції пацієнтів з невдачами протезів, невдачами імплантів та ускладненнями (дихотомічні результати) порівнювалися між групами за допомогою тесту МакНемара. Відношення шансів (OR) використовувалося для оцінки можливого зв'язку між втручаннями та ускладненнями. Різниці середніх значень безперервних результатів (MBL, PPD та BOP) між групами порівнювалися за допомогою парних t-тестів, проведених на рівні значущості 95%. Множинне тестування було скориговано відповідно до методу Бонферроні.
Результати
Всього 25 пацієнтів були перевірені на відповідність критеріям, але семеро пацієнтів не відповідали критеріям відбору з наступних причин: троє відмовилися дотримуватися суворого клінічного та рентгенологічного спостереження, троє мали недостатню висоту кістки, а один мав недостатню ширину кістки. Вісімнадцять пацієнтів (8 чоловіків, 10 жінок) зі середнім віком 48 років (від 28 до 70) були визнані придатними та послідовно лікувалися. Всього було встановлено 36 імплантів у загоєних ділянках з моментом вставки, що коливався між 35 і 45 Ncm. Один пацієнт вибув з дослідження через 4 роки. Відхилень від початкового протоколу не було. Дані були зібрані на початковому етапі (встановлення імпланта) та через 3 (навантаження імпланта), 9, 36 та 60 місяців.
Не було виявлено рухливості імплантів, інфекцій або переломів. Усі імпланти були стабільними наприкінці дослідження. Протезні ускладнення не спостерігалися. У жодній з груп лікування не було зафіксовано серйозних біологічних ускладнень. Один пацієнт зазнав запалення слизової оболонки з позитивним BOP (група RP) через 3 місяці. Один пацієнт мав двостороннє запалення слизової оболонки навколо імплантів з позитивним BOP через 6 місяців. Ще двоє пацієнтів зазнали двостороннього запалення слизової оболонки через 24 і 30 місяців після навантаження, з позитивним BOP. Усі ці пацієнти підтримували хорошу гігієну порожнини рота, використовуючи програми з просування здоров'я порожнини рота. Після цього запалення навколо імплантів зникло, і до 60 місяців спостереження не було зафіксовано жодних інших ускладнень. Загалом, статистично значущої різниці між групами не було (3/18 проти 4/18; P = 1.0; OR 1.333; 95% CI 0.3467 до 5.1272).
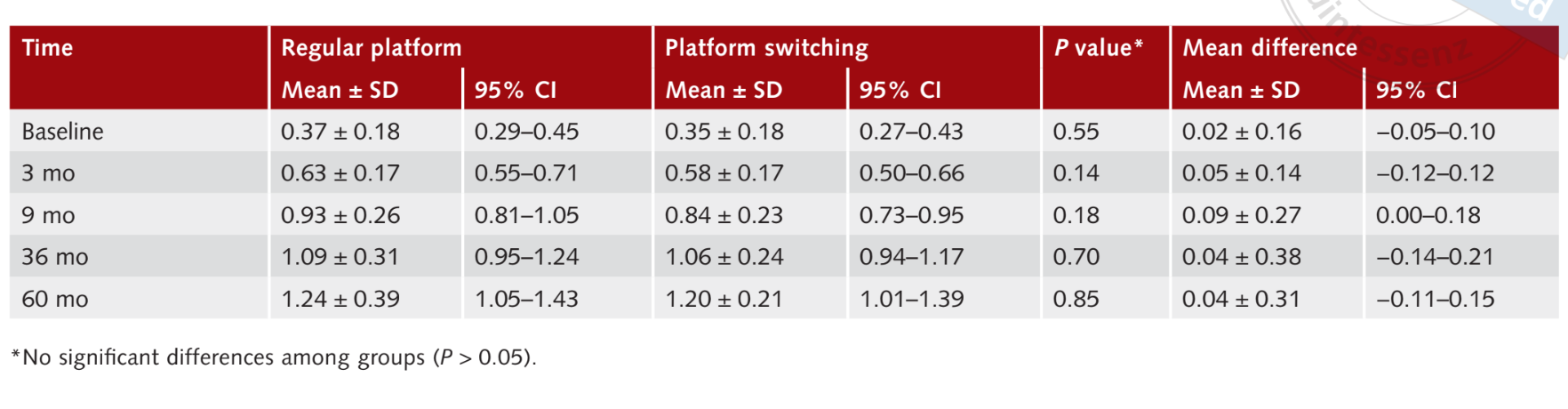
Середнє значення MBL через 3 місяці після навантаження становило 0.6 ± 0.17 мм (95% CI 0.55 до 0.71 мм) для імплантів RP і 0.58 ± 0.17 мм (95% CI 0.50 до 0.66 мм) для імплантів PS. Статистично значущої різниці між групами не спостерігалося (P = 0.14). Через дев'ять місяців після навантаження середнє значення MBL становило 0.9 ± 0.26 мм (95% CI 0.81 до 1.05 мм) для імплантів RP і 0.84 ± 0.2 (95% CI 0.73 до 0.95 мм) для імплантів PS. Статистично значущої різниці між групами не спостерігалося (P = 0.18). Через тридцять шість місяців після навантаження середнє значення MBL становило 1.09 ± 0.3 (95% CI 0.95 до 1.24 мм) у групі RP і 1.06 ± 0.24 мм (95% CI 0.94 до 1.17 мм) у групі PS, без статистично значущої різниці між групами (P = 0.70). Через шістдесят місяців після навантаження середнє значення MBL становило 1.24 ± 0.39 мм (95% CI 1.05 до 1.43 мм) у групі RP і 1.20 ± 0.2 мм (95% CI 1.01 до 1.39 мм) у групі PS, без статистично значущої різниці між групами (P = 0.85). Результати підсумовані в Таблиці 1.
Середнє зміна міжпроксимального MBL було проаналізовано для кожного імплантату. Три місяці після навантаження зміна в MBL становила 0.26 ± 0.15 мм (95% CI 0.19 до 0.33 мм) для RP імплантатів і 0.2 ± 0.1 мм (95% CI 0.17 до 0.30 мм) для PS імплантатів. Статистично значущої різниці між групами не спостерігалося (P = 0.57). Дев'ять місяців після навантаження зміна в MBL від початкового рівня становила 0.56 ± 0.22 мм (95% CI 0.46 до 0.66 мм) для RP імплантатів і 0.50 ± 0.27 мм (95% CI 0.37 до 0.62 мм) для PS імплантатів. Статистично значущої різниці між групами не спостерігалося (P = 0.38). Зміна MBL між 36 місяцями після навантаження та початковим рівнем становила 0.72 ± 0.28 мм (95% CI 0.56 до 0.88) у групі RP і 0.71 0.27 мм (95% CI 0.57 до 0.85), без статистично значущої різниці між групами (P 0.89). Шістдесят місяців після навантаження зміна MBL становила 0.87 0.18 мм (95% CI 0.75 до 0.99 мм) для RP імплантатів і 0.85 ± 0.21 мм (95% CI 0.69 до 1.01 мм) для PS імплантатів. Статистично значущої різниці між групами не спостерігалося (P = 0.87). Результати підсумовані в Таблиці 2.
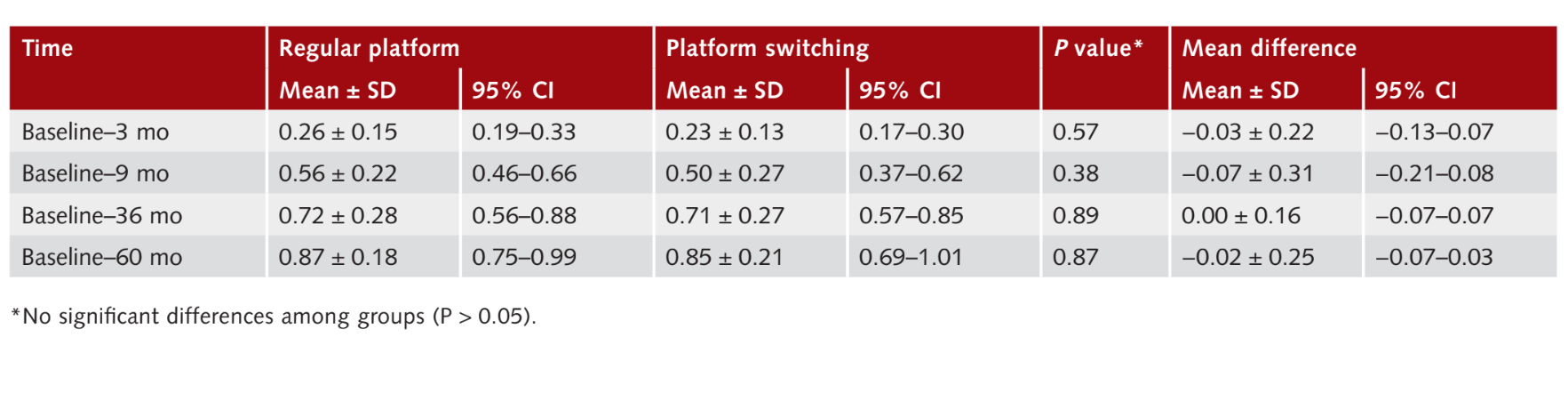
Вимірювання глибин пародонтальних кишень
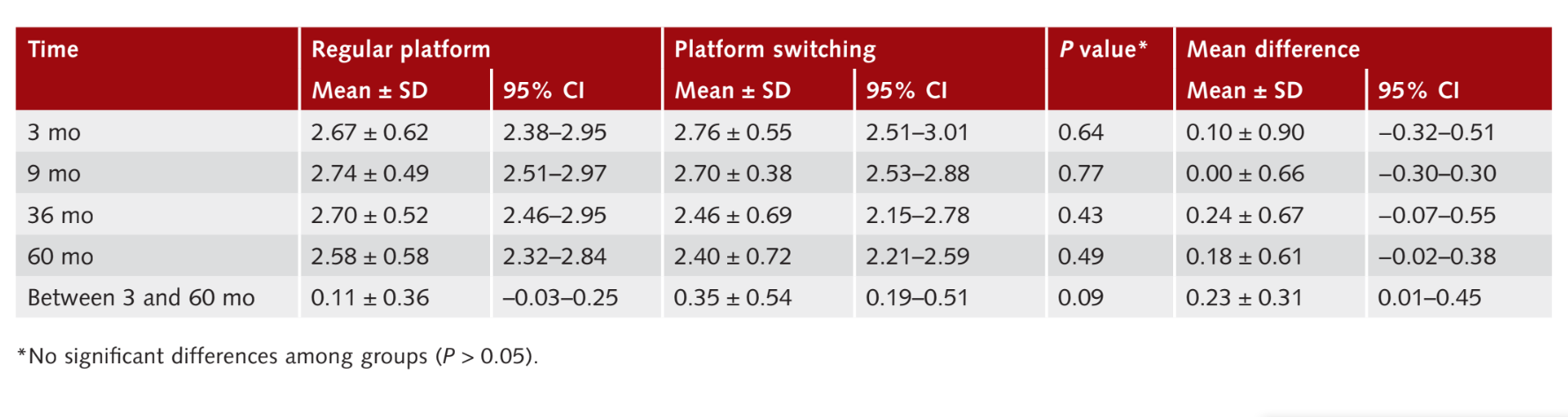
Через дев'ять місяців після навантаження (1 рік після встановлення імплантату) середні значення PPD становили 2.74 ± 0.49 мм (95% CI 2.51 до 2.97 мм) для RP імплантатів та 2.70 ± 0.38 мм (95% CI 2.53 до 2.88 мм) для PS імплантатів, без статистично значущої різниці між групами (P = 0.77). Через тридцять шість місяців після навантаження середні значення PPD становили 2.70 ± 0.52 мм (95% CI 2.46 до 2.95 мм) для групи RP та 2.46 ± 0.69 мм (95% CI 2.15 до 2.78 мм) для групи PS, без статистичної різниці між групами (P = 0.43). Через шістдесят місяців після навантаження середні значення PPD становили 2.58 ± 0.58 мм (95% CI 2.32 до 2.84 мм) для групи RP, та 2.40 ± 0.72 мм (95% CI 2.21 до 2.59 мм) для групи PS, без статистичної різниці між групами (P 0.49). Протягом всього періоду спостереження зміни в значеннях PPD становили 0.1 ± 0.36 мм (95% CI −0.03 до 0.25 мм) в групі RP та 0.35 ± 0.54 (95% CI 0.19 до 0.51 мм) в групі PS (P = 0.09). Результати підсумовані в Таблиці 3.
Кровотеча при зондуванні
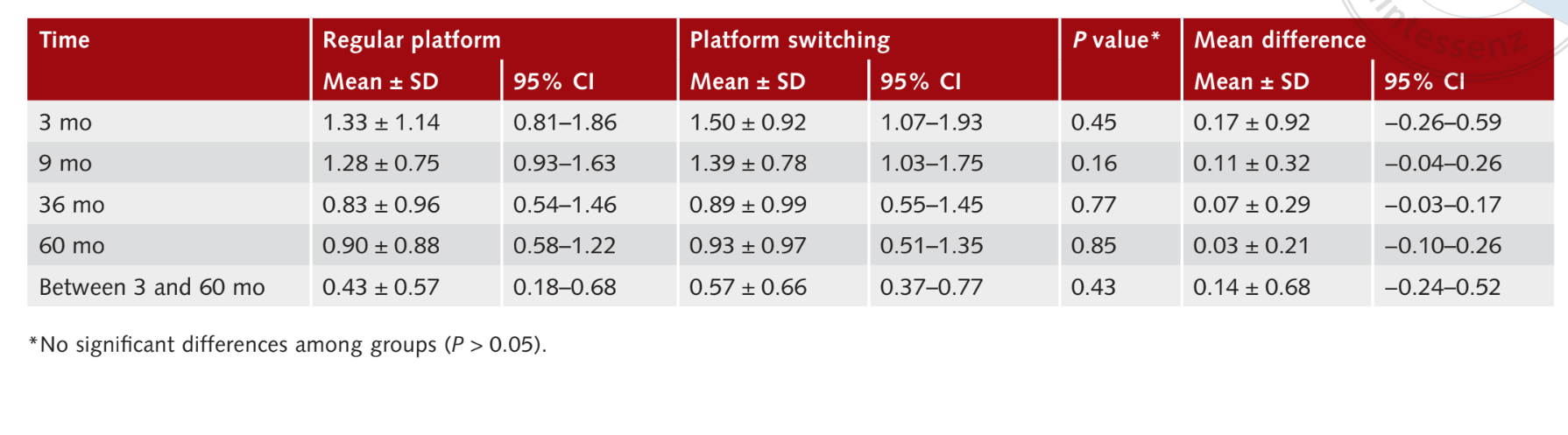
Середні значення BOP, виміряні через 9 місяців після навантаження імплантів, становили 1.28 0.75 (95% CI 0.93 до 1.63) для RP імплантів та 1.39 ± 0.78 (95% CI 1.03 до 1.75) для PS імплантів, без статистично значущої різниці між групами (P = 0.16). Через шістдесят місяців після навантаження середні значення BOP становили 0.90 ± 0.88 (95% CI 0.58 до 1.22) у групі RP та 0.93 ± 0.97 (95% CI 0.51 до 1.35) у групі PS, без статистичної різниці (P = 0.85). Протягом всього періоду спостереження зміни в значеннях BOP становили 0.4 ± 0.57 (95% CI 0.18 до 0.68) у групі RP та 0.570.66 (95% CI 0.37 до 0.77) у групі PS (P = 0.43). Результати підсумовані в Таблиці 4.
Обговорення
Метою цього дослідження було порівняти клінічні та рентгенографічні результати імплантів PS та RP. Нульова гіпотеза про те, що немає відмінностей у клінічних та рентгенографічних результатах між імплантами PS та RP при заміні одного зуба, була перевірена на фоні альтернативної гіпотези про наявність відмінностей. Загалом, результати через 60 місяців після навантаження підтвердили два попередні звіти на 9 та 36 місяцях після навантаження14,15, демонструючи, що імпланти, відновлені відповідно до концепції PS, показали подібні результати до імплантів з відповідними діаметрами імплантату та абатмента (RP) при порівнянні в одних і тих же пацієнтів.
Основним обмеженням цього дослідження була відсутність приховування розподілу. Конверт, що містив код рандомізації, був відкритий перед установкою імпланта, тоді як його слід було відкрити під час підключення абатмента для загоєння. Однак це дослідження було спроектовано як рандомізоване контрольоване дослідження з розділеним ротом, що уникало можливого впливу біотипу пацієнта, щільності кістки та/або способу життя, і середній термін спостереження (5 років) був досягнутий майже всіма залученими пацієнтами (один пацієнт вибув). Іншими обмеженнями були те, що попередній розрахунок розміру вибірки не був виконаний, тому невеликий розмір вибірки міг приховати деякі відмінності між групами.
Втрата краєвого кісткового обсягу навколо різних типів імплантатів відбувається незалежно від будь-яких зусиль, спрямованих на її запобігання. Протягом останнього десятиліття було висунуто кілька теорій, які підтримують ідею, що резорбція кістки навколо імплантатів обумовлена запальною реакцією кістки, але ця тема залишається суперечливою. Нещодавно Еспозіто та ін., у 5-річному рандомізованому клінічному випробуванні, що порівнювало імплантати з внутрішнім з'єднанням і платформою, що перемикається, та зовнішніми з'єднаннями без перемикання платформи, не виявили жодних статистично значущих відмінностей між двома різними типами з'єднань і дизайну шийки. Бателі та ін. запропонували, що для збереження краєвого кісткового обсягу навколо зубних імплантатів потрібен багатофакторний підхід. Інші результати клінічних досліджень та систематичних оглядів свідчать про те, що резорбцію кістки навколо імплантатів можна зменшити, перемістивши з'єднання імплантат–абатмент медіально від кісткового гребеня. Атех та ін. у систематичному огляді дійшли висновку, що імплантати з перемиканням платформи демонструють нижчу резорбцію кістки в порівнянні з імплантатами RP, і що ступінь краєвої резорбції кістки обернено корелює з невідповідністю імплантат–абатмент. Деякі недавні систематичні огляди показали менш ентузіастичні результати, що свідчить про обережну інтерпретацію цих результатів через гетерогенність включених досліджень. Відповідно, результати цього рандомізованого контрольованого випробування підтвердили перші результати через 9 місяців і 36 місяців після навантаження, що імплантати з PS, здається, не зберігають краєву кістку краще в порівнянні з імплантатами з традиційним з'єднанням імплантат–абатмент.
Слід зазначити, що більшість порівняльних досліджень тестували імплантати з широким діаметром у порівнянні з імплантатами звичайного діаметра, обидва відновлені з однаковим абатментом. На відміну від цього, у даному дослідженні використовувалися імплантати з однаковими діаметрами в дизайні розділеного рота.
У першому попередньому звіті було припущено, що імплантати з однаковим діаметром, вставлені в кожного пацієнта, матимуть подібні результати; це було підтверджено в середньостроковому звіті і підтримується більшою кількістю доказів у даному звіті, через 60 місяців після навантаження. Однак, через обмеження дослідження, а також сприятливі критерії включення, деякі результати не могли бути отримані, такі як результати для ширини кістки < 6 мм і мінімальної кількості кератинізованої ясен 5 мм. Ще однією причиною порівнянних результатів між підходами може бути пов'язана з регулярними процедурами обслуговування, що призводять до здорових пері-імплантних тканин. Нарешті, дослідження було зосереджено лише на одиничних зубах, і сусідні зуби могли сприяти збереженню пері-імплантних тканин. Отже, ефект концепції PS залишається спірним.
Висновки
Клінічні та рентгенографічні результати імплантатів, відновлених відповідно до концепції PS, у порівнянні з імплантатами, відновленими з відповідними діаметрами імплант-абатмент, є порівнянними, до 5 років після навантаження.
Посилання
- Albrektsson T, Zarb G, Worthington P, Eriksson AR. Довгострокова ефективність сучасних стоматологічних імплантатів: огляд та запропоновані критерії успіху. Int J Oral Maxillofac Implants 1986;1:11–12.
- Pozzi A, Agliardi EL, Tallarico M, Barlattani A. Клінічні та рентгенологічні результати двох імплантатів з різними протезними інтерфейсами та конфігураціями шийки: рандомізоване, контрольоване, спліт-майт клінічне дослідження. Clin Implant Dent Relat Res 2014;16:96–106.
- Lindhe J, Meyle J; Група D Європейського семінару з пародонтології. Периімплантні захворювання: Консенсусний звіт Шостого європейського семінару з пародонтології. J Clin Periodontol 2008;35(8 Suppl):282–285.
- Lang NP, Berglundh T, від імені Робочої групи 4 Сьомого європейського семінару з пародонтології. Периімплантні захворювання: де ми зараз? Консенсус Сьомого європейського семінару з пародонтології. J Clin Periodontol 2011;38(Suppl 11):178–181.
- Rungsiyakull C, Rungsiyakull P, Li Q, Li W, Swain M. Вплив оклюзійного нахилу та навантаження на ремоделювання кістки нижньої щелепи: дослідження методом скінченних елементів. Int J Oral Maxillofac Implants 2011;26:527–537.
- Grunder U, Gracis S, Capelli M. Вплив 3-D відношення кістки до імплантату на естетику. Int J Periodontics Restorative Dent 2005;25:113–119.
- Assunção WG, Gomes EA, Rocha EP, Delben JA. Трьохвимірний аналіз методом скінченних елементів вертикального та кутового невідповідності в імплантатопідтримуваних фіксованих протезах. Int J Oral Maxillofac Implants 2011;26:788–896.
- Canullo L, Fedele GR, Iannello G, Jepsen S. Зміна платформи та зміни рівня кістки на краю: результати рандомізованого контрольованого дослідження. Clin Oral Implants Res 2010;21:115–121.
- Strietzel FP, Neumann K, Hertel M. Вплив зміни платформи на зміни рівня кістки на краю периімплантної зони. Систематичний огляд та мета-аналіз. Clin Oral Implants Res 2015;26:342–358.
- Lazzara RJ, Porter SS. Зміна платформи: нова концепція в імплантології для контролю рівнів кістки на краю після відновлення. Int J Periodontics Restorative Dent 2006;26:9–17.
- Gardner DM. Зміна платформи як засіб досягнення естетики імплантатів. N Y State Dent J 2005;71:34–37.
- Broggini N, McManus LM, Hermann JS та ін. Периімплантне запалення, визначене інтерфейсом імплант-абатмент. J Dent Res 2006;85:473–478.
- Al-Nsour MM, Chan H-L, Wang H-L. Вплив техніки зміни платформи на збереження периімплантної кістки на краю: систематичний огляд. Int J Oral Maxillofac Implants 2012;27:138–145.
- Meloni SM, Jovanovic SA, Lolli FM та ін. Зміна платформи проти звичайних імплантатів: результати через дев'ять місяців після навантаження з рандомізованого контрольованого дослідження. Eur J Oral Implantol 2014;7:257–265.
- Meloni SM, Jovanovic SA, Pisano M, Tallarico M. Зміна платформи проти звичайних імплантатів: результати через 3 роки після навантаження з рандомізованого контрольованого дослідження. Eur J Oral Implantol 2016;9:381–390.
- Bragger U. Використання рентгенограм для оцінки успіху, стабільності та невдач в імплантології. Periodontolol 2000 1998;17:77–88.
- Pozzi A, Tallarico M, Moy PK. Результати через три роки після навантаження з рандомізованого контрольованого спліт-майт дослідження, що порівнює імплантати з різними протезними інтерфейсами та дизайном у частково задніх беззубих щелепах. Eur J Oral Implantol 2000;7:47–61.
- Albrektsson T, Dahlin C, Jemt T, Sennerby L, Turri A, Wennerberg A. Чи є втрата кістки на краю навколо оральних імплантатів результатом провокованої реакції на чужорідне тіло? Clin Implant Dent Relat Res 2014;16:155–165.
- Esposito M, Maghaireh H, Pistilli R та ін. Стоматологічні імплантати з внутрішніми та зовнішніми з'єднаннями: результати через 5 років після навантаження з прагматичного багатопрофільного рандомізованого контрольованого дослідження. Eur J Oral Implantol 2016; 9: 129–141.
- Bateli M, Att W, Strub JR. Конфігурації шийки імплантату для збереження рівня кістки на краю: систематичний огляд. Int J Oral Maxillofac Implants 2011;26:290–303.
- Enkling N, Jöhren P, Klimberg V, Bayer S, Mericske-Stern R, Jepsen S. Вплив зміни платформи на рівні кістки навколо імплантатів: рандомізоване клінічне дослідження. Clin Oral Implants Res 2011;22:1185–1192.
- Atieh MA, Ibrahim HM, Atieh AH. Зміна платформи для збереження кістки на краю навколо стоматологічних імплантатів: систематичний огляд та мета-аналіз. J Periodontol 2010;81:1350–1366.