Напівіндивідуалізовані тривимірні ультратонкі титанові сітки в керованій регенерації кістки для імплантації при важкому дефекті альвеолярної кістки: клінічний випадок
Машинний переклад
Оригінальна стаття написана мовою EN (посилання для прочитання) .
Анотація
Цей клінічний випадок надає детальний опис простого та швидкого процесу регенерації кістки з використанням напівіндивідуальної тривимірної ультратонкої титанової сітки. 50-річний чоловік з важким вертикальним та горизонтальним дефектом кістки в передній частині щелепи пройшов імплантаційне лікування за етапним підходом. Автологічна кістка була поєднана з ксенографтом, і суміш була пересаджена для збільшення дефекту кістки та покрита напівіндивідуальними ультратонкими титановими сітками, які були обрані з різних типів відповідно до розміру та конфігурації дефекту кістки, безпосередньо з'єднані та іммобілізовані на гвинтах для натягування з мінімальним формуванням. Під час повторної операції через 6 місяців після операції виконані титанові сітки були видалені, імпланти були встановлені, і була отримана біопсія кісткового кору, яка продемонструвала задовільне утворення нової кістки. Нарешті, через два місяці була встановлена остаточна протеза. Ця напівіндивідуальна ультратонка титансова сітка може допомогти клініцисту-імплантологу отримати більш передбачувані результати в керованій регенерації кістки (GBR).
Передумови
Керована регенерація кістки (GBR) - це техніка, що використовується для збільшення нестачі горизонтальної та/або вертикальної альвеолярної кістки. Існує кілька важливих принципів для успіху GBR, включаючи виключення епітеліальної тканини, підтримання простору для пересадки, стабілізацію фібринового згустку та безперешкодне загоєння шляхом закриття рани без напруги. Для досягнення цих принципів слід використовувати резорбовані або нерезорбовані бар'єрні мембрани в процедурах GBR. Резорбована колагенова мембрана легко маніпулюється і не потребує додаткової операції для видалення, але важко передбачити точний час деградації або резорбції та підтримувати більший простір для пересадки без обвалення. Навпаки, нерезорбована мембрана потребує додаткової операції для видалення, але зазвичай показує кращий результат регенерації кістки, якщо загоєння не переривається через експозицію.
Титанова сітка є представником нерезорбованої мембрани, яка характеризується вродженою жорсткістю і забезпечує задовільну регенерацію кістки в великих дефектах. Однак регенерація кістки з титановою сіткою може ускладнюватися експозицією, що часто виникає через гострі точки та кути від її різання, згинання та підрізання, щоб підігнати титанову сітку для покриття пересадженої кістки. Крім того, такі пересадки вразливі до післяопераційної інфекції. У цьому дослідженні використовується термін "напівкастомізовані", оскільки титанові сітки не є повністю кастомізованими за допомогою CAD/CAM. Натомість лікар може вибрати з ряду стандартних сіток, які були доступні в різних розмірах та конфігураціях для дефектів кістки кожного пацієнта. У цьому клінічному випадку ми описуємо просту та швидку процедуру GBR, яка використовує напівкастомізовані ультратонкі титанові сітки для застосування до великого дефекту кістки.
Презентація випадку
Пацієнти та хірургічна процедура
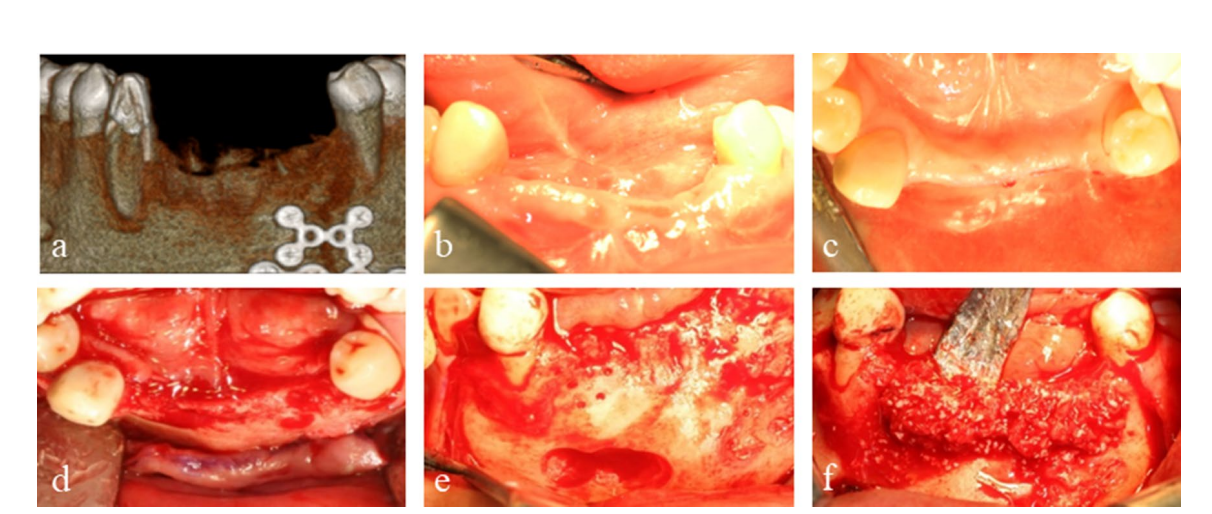
50-річний чоловік з комбінованим вертикальним і горизонтальним дефектом альвеолярної кістки в передній частині нижньої щелепи через попередню травму обличчя був направлений на імплантацію. У його медичній історії було відкриття зменшення та внутрішня фіксація складного перелому нижньої щелепи, що стався внаслідок дорожньо-транспортної пригоди. Лівий латеральний різець і canine нижньої щелепи були авульсовані разом з переломом альвеолярної кістки, а лівий центральний різець нижньої щелепи, правий центральний різець нижньої щелепи та латеральний різець були видалені під час операції на переломі. Перелом коронки правого canine нижньої щелепи був відновлений за допомогою штифта та коронки після лікування кореневих каналів. Під час передопераційної оцінки за допомогою конусно-променевої комп'ютерної томографії (КТ) дефект передньої частини нижньої щелепи був виміряний приблизно 7 мм вертикально та 5 мм горизонтально (Рис. 1a).
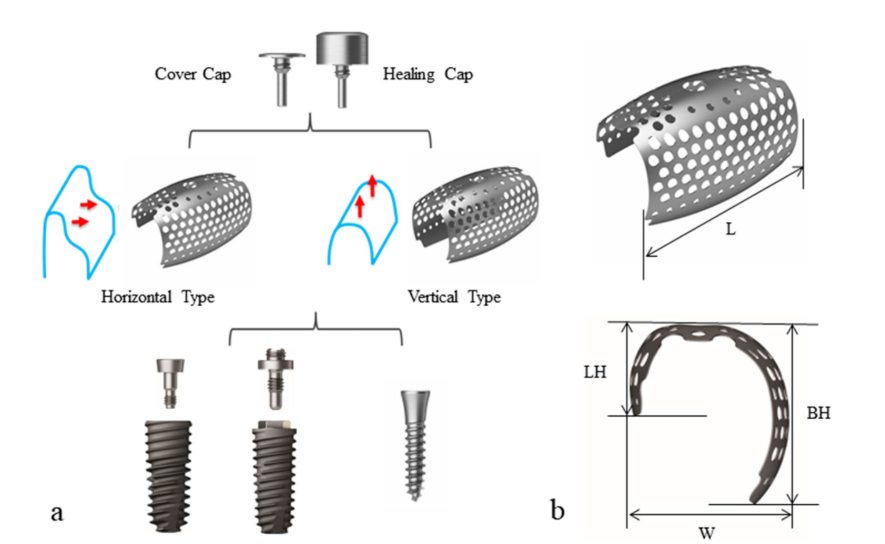
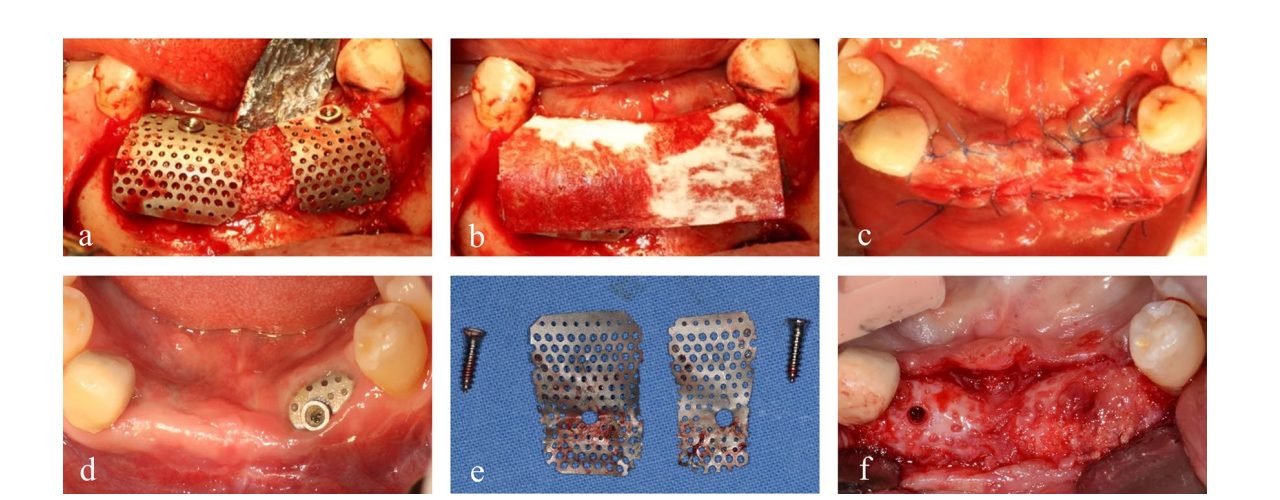
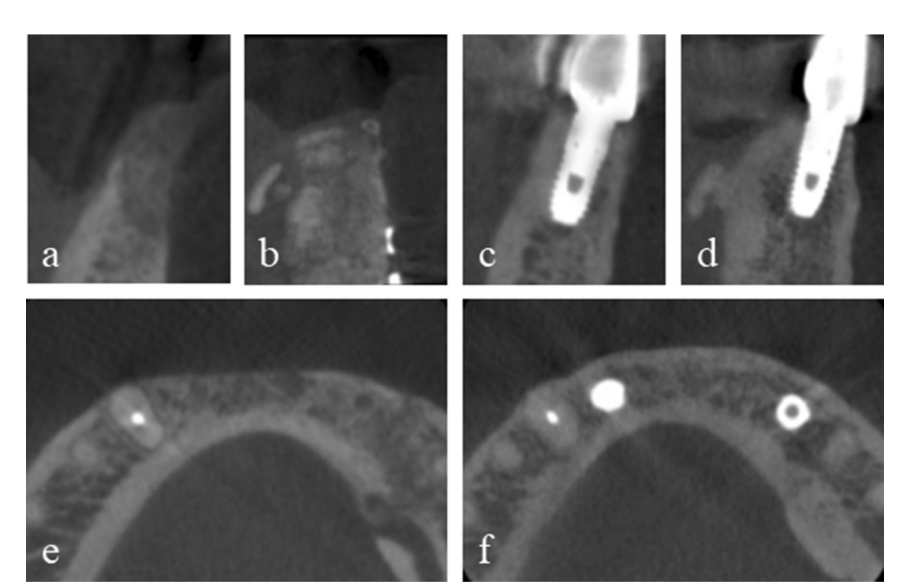
Пацієнт надав інформовану згоду, і було проведено етапне збільшення кістки для встановлення імплантату. Після інфільтрації 2% лідокаїну з 1:100,000 адреналіном, був виконаний середньокрестний розріз з двома вертикальними розрізами від лівого нижнього першого премоляра до правого першого премоляра, і був відображений повнотканинний мукоперіостальний клапоть. Пластини та гвинти з попередньої операції з приводу перелому були видалені. Два тентуючі гвинти були вставлені в оптимальні позиції наступних імплантатів, і розмір та конфігурація кісткового дефекту, які були оцінені передопераційно за допомогою КТ, були підтверджені клінічно та ретельно виміряні. Аутологічна кістка, яка була отримана з місця пластин і гвинтів та подрібнена спеціалізованим трепанним буром (автобон колектор, Osstem, Республіка Корея), була змішана з ксенографтом (A-Oss, Osstem) у співвідношенні 1:1 за об'ємом і пересаджена для збільшення вертикального та горизонтального кісткового дефекту навколо тентуючих гвинтів (Рис. 1b–f). Дві напівіндивідуальні ультратонкі титанові сітки (OssBuilder, Osstem), як горизонтальний тип з розмірами довжини 10 мм, ширини 9 мм, вестибулярної висоти 11 мм та мовної висоти 5.5 мм, були спеціально обрані з різних підгруп (Рис. 2). Ці титанові сітки були відрегульовані для покриття пересадженої області за допомогою мінімального різання та моделювання і іммобілізовані кришками. Розсмоктувальна колагенова мембрана (Oss-Mem hard, Osstem) була розміщена поверх титанових сіток, щоб мінімізувати передчасне витончення надлишкових ясен. Нарешті, було виконано первинне закриття без напруги з розрізом на вестибулярному періосте (Рис. 3a–c).
Пацієнт отримав пероральні антибіотики та анальгетики і був проінструктований використовувати розчин хлоргексидину глюконату 0,12% протягом 10 днів.
Результати
За винятком невеликого оголення напівіндивідуальної ультратонкої титанової сітки на позиції лівого нижнього canine, ускладнень не було. Розмір оголення поступово зростав до приблизно
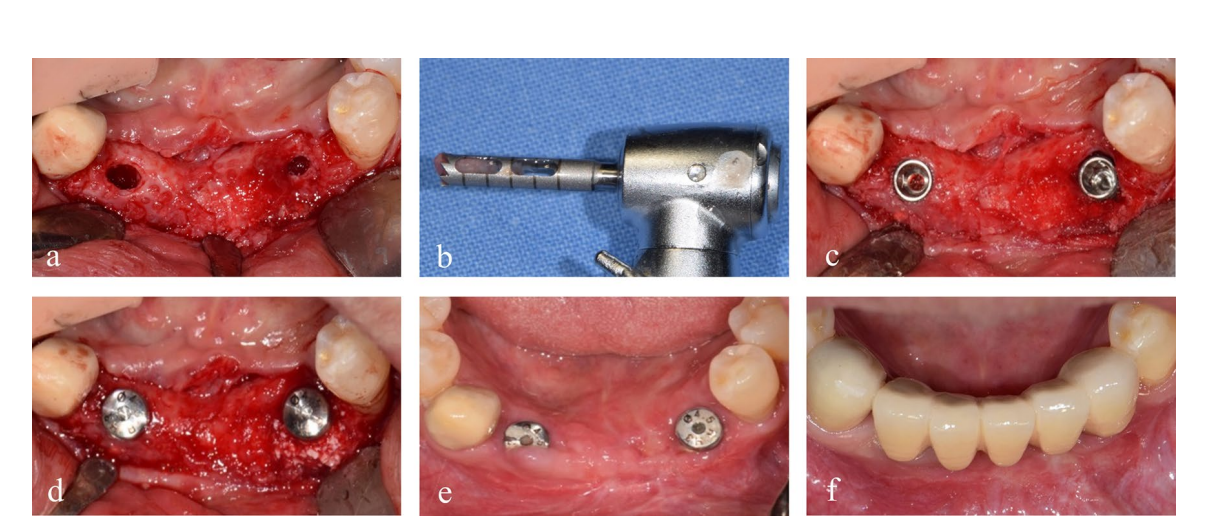
5 мм в діаметрі. Тканини навколо оголення мали червоний колір, але не виявляли жодних негативних ознак або запалення. Через шість місяців була проведена повторна операція під місцевою анестезією, і титанові сітки були видалені. Макроскопічне дослідження виявило регенеровану кістку, яка була кортикалізована і вкрита тонким псевдоперіостом. Однак в області, де була оголена титансова сітка, присутній товщий псевдоперіост, змішаний з сирими частинками ксенографта. Цей псевдоперіост легко відділявся від підлягаючої регенерованої кістки під час свердління імплантату (Рис. 3d–f).
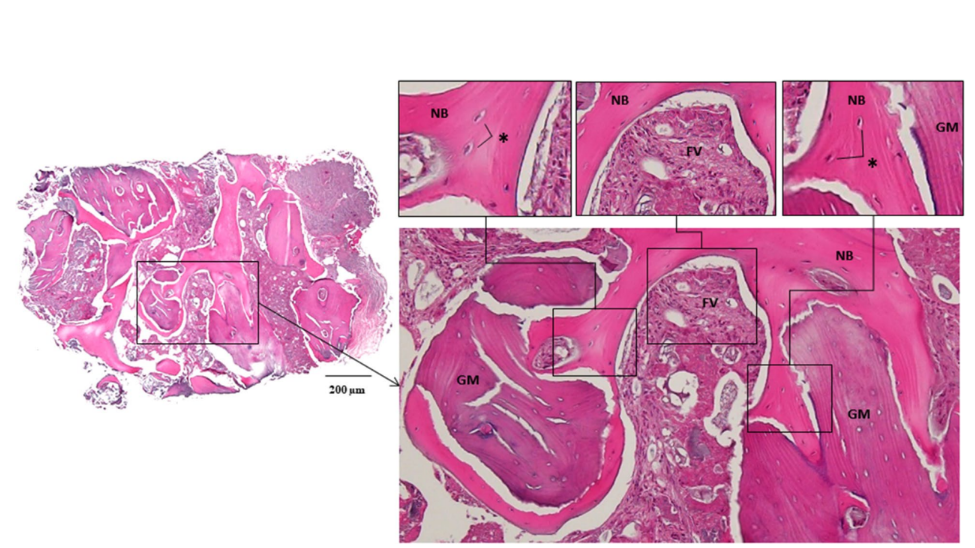
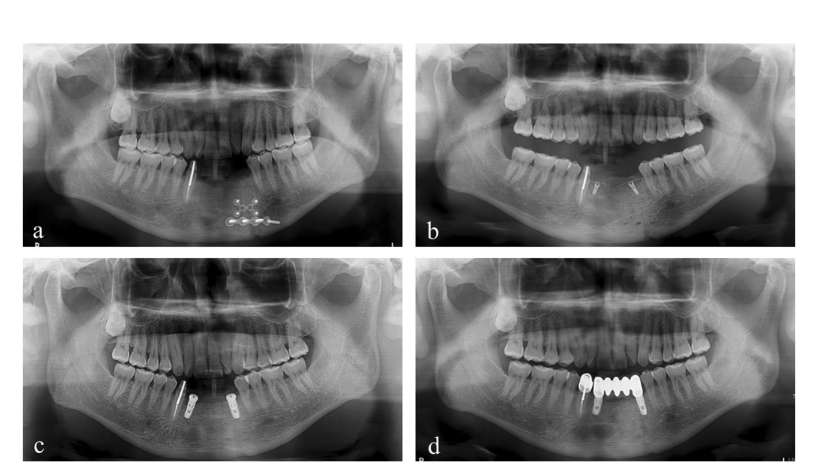
Два імплантати розміром 4.0 × 10 мм (TS III SOI, Osstem) були встановлені в регенеровану кістку лівого різця нижньої щелепи та правого латерального різця з крутильним моментом, що перевищує 30 Нсм. Потім були підключені два загоювальні абатменти розміром 5.0 × 3 мм. Перед свердлінням імплантату в зоні, що відповідає лівому різцю нижньої щелепи, був отриманий кістковий зразок для гістологічного аналізу за допомогою трефінного свердла діаметром 2.0 мм (Рис. 4). Зрізи були забарвлені гематоксиліном та еозином (H&E) і спостерігалися за допомогою оптичного мікроскопа (Рис. 5). Області нової кістки, залишкового матеріалу трансплантату та фіброваскулярних тканин були розділені, і їх відносні відсотки були виміряні. Через два місяці були проведені зняття відбитків та доставка остаточної реставрації з цирконію. Постопераційна панорамна рентгенографія виявила стабільний рівень кістки навколо імплантату, і, що важливо, пацієнт висловив задоволення остаточним результатом (Рис. 6 & 7).
Обговорення
У випадках поєднаних важких горизонтальних і вертикальних дефектів кістки, пересадка кістки повинна бути виконана перед установкою імплантату. Під час цього покрокового лікувального підходу стабільність простору для пересадки кістки може бути порушена звичайними подіями в ротовій порожнині, такими як жування та мова. Тому, якщо пацієнт потребує значної кількості пересадки кістки, титанову сітку вважають найбільш підходящою нерозчинною бар'єрною мембраною для підтримки форми та об'єму пересадки кістки, оскільки, будучи легким металом, вона є жорсткою та економічно вигідною. У порівнянні з мікропорами інших бар'єрних мембран, титанову сітку вирізняє наявність макропор, які не блокують і не пропускають клітини вибірково. Завдяки своїй біосумісності та стабілізації тромбу, титанову сітку також широко використовують у галузі стоматологічної та щелепно-лицевої хірургії.
Хоча титанову сітку можна вважати гнучкою та з гладкою текстурою, вона має критичний недолік - експозицію, яка, як правило, не покривається знову яснами. Частота експозиції, пов'язаної з титановою сіткою, становила від 16 до 34%. Її жорсткість сприятлива для підтримки простору для пересадки, але вона часто викликає витончення надлишкової слизової під час скорочення рани в період загоєння. Крім того, використання титанової сітки як бар'єрної мембрани є дуже чутливим до техніки процесом, оскільки її потрібно формувати та жорстко фіксувати. Під час цього формування гострі точки та кути, що виникають внаслідок різання, згинання та підрізання титанової сітки, можуть сприяти її експозиції через ясна.
На відміну від звичайної титанової сітки, напівіндивідуалізована ультратонка титансова сітка може бути налаштована просто шляхом вибору найбільш відповідної з її різних типів і підтипів відповідно до розміру та конфігурації кісткового дефекту. Таким чином, її можна використовувати просто і швидко, оскільки індивідуалізація дозволяє мінімальні модифікації, усуваючи гострі точки та кути під час звичайного формування. Загалом, оскільки напівіндивідуалізована ультратонка титансова сітка вибирається шляхом точного оцінювання типу, довжини, ширини та висоти периімплантного кісткового дефекту за допомогою пародонтального зонда або вимірювача глибини імпланта і безпосередньо з'єднується з імплантом, кісткова трансплантація може бути виконана специфічно та ефективно для досягнення найоптимальнішого результату. Більш того, її жорстка фіксація та стабільна іммобілізація також досягаються легко і швидко. Враховуючи, що тривимірний друк титанової сітки, специфічної для пацієнта, на основі передопераційного набору даних CBCT є дорогим і вимагає складного цифрового робочого процесу, ця напівіндивідуалізована ультратонка титансова сітка є економічно вигідною та готовою до використання, як готова титансова сітка. Якщо необхідно, цю напівіндивідуалізовану ультратонку титанову сітку можна модифікувати шляхом мінімального підрізання та вигинання для кращої відповідності кістковому дефекту. Крім того, титансова сітка та її компоненти, використані в цьому випадку, були універсальними, розширюючи їхню корисність для імплантів з внутрішніми та зовнішніми з'єднаннями, виготовленими іншими виробниками.
Напівкастомізована тривимірна ультратонка титановая сітка складається з титану 2-го класу комерційної чистоти, з товщиною 0.1 мм. Вона має три пори різного розміру: 1.0 мм навколо імплантату, 0.6 мм на подовженні та 0.5 мм по боках титанової сітки. Завдяки пора 1.0 мм можна забезпечити відповідне кровопостачання та дифузію факторів росту для сприяння загоєнню. Пори 0.6 мм також дозволяють забезпечити адекватне кровопостачання та можуть запобігти міграції матеріалу кісткового трансплантату. Крім того, напівкастомізована ультратонка титановая сітка має пори 0.5 мм по боках, які призначені для збереження механічної жорсткості під час формування.
Автологічна кістка, золотий стандарт матеріалу для кісткових трансплантатів завдяки своєму остеогенному ефекту, була зібрана, подрібнена та використана в даному випадку. Кортікоканцерозна кістка була використана для ефекту підтримки об'єму твердої кортикальної кістки та плюрипотенційного ефекту вільної канцерозної кістки. Загальні інтраоральні місця для збору автологічної кістки включають симфіз щелепи, верхню щелепу, раму, торі або екзостози. У нашому випадку операційним місцем була передня область щелепи, тому автологічна кістка була зібрана з симфізу щелепи з невеликим розширенням відбитка клаптя, що не вимагало додаткового хірургічного місця. Зменшення кількості хірургічних місць має переваги швидкого відновлення та меншої кількості ускладнень. Крім того, до автологічної кістки був змішаний биків ксенографт, який показав невелику або жодну резорбцію під час остеокондукції. У гістоморфометричному аналізі видалення напівкастомізованих ультратонких титанових сіток виявило успішну регенерацію кістки, вистеленої тонким псевдоперіостом. Гістологічно було виміряно, що вона складається з 36.6% нової кістки, 36.0% залишкового матеріалу трансплантату та 27.4% фіброваскулярної тканини на повторному вході (Рис. 5).
Однак у випадку експозиції титанової сітки псевдоперіост був значно товщим, а якість підлягаючої регенерованої кістки була настільки поганою, що регенерована кістка не могла витримати свердління імпланта і зламалася, і була необхідна додаткова ксенографт для покриття двох оголених різьб імпланта. Попереднє дослідження також показало, що можливо залишити титанову сітку на місці після експозиції, хоча в оголеній зоні було виявлено менше регенеративної кістки. Застосування резорбованої колагенової мембрани над титановою сіткою, як у цьому випадку, наразі є спірним. Наша мета полягала в тому, щоб сприяти клітинній оклюзії та запобігти передчасному витончення надлишкової ясеневої тканини, створивши чітке розділення між відсіками для як кісткової, так і епітеліальної регенерації.
Висновок
На завершення, даний випадок продемонстрував, що GBR можна виконати просто і швидко з напівіндивідуалізованою ультратонкою титановою сіткою. Напівіндивідуалізована ультратонка титансова сітка повинна бути правильно обрана відповідно до розміру та конфігурації кісткового дефекту, а потім з'єднана та іммобілізована до імпланта або гвинта для натягування. Ця напівіндивідуалізована ультратонка титансова сітка може допомогти клініцисту-імплантологу отримати більш передбачувані результати в GBR для важких горизонтальних і вертикальних альвеолярних кісткових дефектів.
Де‑Хо Парк, Чонг‑Хун Чун, Сео‑Хьонг Юн, Бек‑Сон Чой, Джозеф П. Фіорелліні, Марко Талларіко, Кьонг‑Гюн Хванг та Чанг‑Джу Парк
Посилання
- Лю Дж., Кернс ДГ. Додаток 1: механізми керованої регенерації кістки: огляд. Open Dent J. 2014;8:56.
- Ван Х‑Л, Бояпті Л. Принципи "PASS" для передбачуваної регенерації кістки. Implant Dent. 2006;15(1):8–17.
- Дахлін С., Лінде А., Готтлов Дж., Німан С. Заживлення кісткових дефектів за допомогою керованої регенерації тканин. Plast Reconstr Surg. 1988;81(5):672–6.
- Дахлін С., Сеннербі Л., Лекгольм У., Лінде А., Німан С. Генерація нової кістки навколо титанових імплантатів за допомогою мембранної техніки: експериментальне дослідження на кроликах. Int J Oral Maxillofac Implants. 1989;4(1):19–25.
- Беккер В. Керована регенерація тканин для імплантатів, розміщених у лунках видалення, та для деhiscent імплантатів: хірургічні техніки та випадки. Int J Periodont Rest Dent. 1990;10:377–91.
- Беккер В. Формування кістки на деhiscent ділянках зубних імплантатів, оброблених матеріалом для збільшення імплантатів: пілотне дослідження на собаках. Int J Periodont Rest Dent. 1990;10:93–101.
- Рахматія ЙД, Аюкава Й, Фурухаші А, Кояно К. Сучасні бар'єрні мембрани: титанові сітки та інші мембрани для керованої регенерації кістки в стоматологічних застосуваннях. J Prosthodont Res. 2013;57(1):3–14.
- Талларіко М., Черузо ФМ, Муззі Л., Мелоні СМ, Кім Й‑Дж., Гаргарі М. та ін. Вплив одночасного імплантації та керованої реконструкції кістки з використанням ультратонких титанових мембран на радіографічні та клінічні параметри через 18 місяців навантаження. Materials. 2019;12(10):1710.
- Йованович СА, Невінс М. Формування кістки з використанням титанових армованих бар'єрних мембран. Int J Periodontics Restorative Dent. 1995;15(1):56–69.
- Мальчіоді Л., Скарану А., Куаранта М., Піателлі А. Жорстка фіксація за допомогою титанової сітки в розширенні беззубого гребеня для горизонтального збільшення гребеня в верхній щелепі. Int J Oral Maxillofac Implants. 1998;13(5):701–5.
- Барбоза Е., Каула А., Мачадо Ф. Потенціал рекомбінантного людського морфогенетичного білка‑2 у регенерації кістки. Implant Dent. 1999;8(4):360–7.
- дал Поло МР, Полі ПП, Ранчітеллі Д., Беретта М., Майорана К. Реконструкція альвеолярного гребеня з титановими сітками: систематичний огляд літератури. Med Oral Patol Oral Cir Bucal. 2014;19(6): e639.
- Гартманн А., Сейлер М. Мінімізація ризику експозицій індивідуальних титанових сіток — ретроспективний аналіз. BMC Oral Health. 2020;20(1):1–9.
- Ван ЕА, Розен В, Д’Алессандро ДжС, Бодю М, Кордес П, Харада Т. та ін. Рекомбінантний людський морфогенетичний білок індукує формування кістки. Proc Natl Acad Sci. 1990;87(6):2220–4.
- Торіумі ДМ, Котлер ХС, Люксенберг ДП, Хольтроп МЕ, Ван ЕА. Реконструкція нижньої щелепи з рекомбінантним фактором, що індукує кістку: функціональна, гістологічна та біомеханічна оцінка. Arch Otolaryngol‑Head Neck Surg. 1991;117(10):1101–12.
- де Фарія АВС, Чіантія ФБ, Тейшейра МЛ, Алоїзе АС, Пелегріне АА. Порівняльне дослідження між мезенхімальними стовбуровими клітинами, отриманими з кісткового мозку та з жирової тканини, у поєднанні з ксенографтом, в апозиційних реконструкціях: гістоморфометричне дослідження на черепах кролика. Int J Oral Maxillofac Implants. 2016;31(6):e155–61.
- Пруссаєфс П. Клінічна та гістологічна оцінка використання мандібулярних торів як донора для мандібулярних блочних аутографтів: звіт про три випадки. Int J Periodontics Restorative Dent. 2006;26(1):43–51.
- Хер С., Кан Т., Фієн МД. Титанові сітки як альтернатива мембрані для збільшення гребеня. J Oral Maxillofac Surg. 2012;70(4):803–10.
- Лім Дж., Чун Ш., Талларіко М., Парк ДжБ, Парк ДГ, Хванг КГ, Парк ЧЖ. Рандомізоване контрольоване дослідження керованої регенерації кістки для дефектів деhiscent навколо імплантатів з двома неорганічними матеріалами з кістки великої рогатої худоби, покритими титановими сітками. Materials. 2022;15(15):5294.