Затримана негайна імплантація з об'ємною стабільною аугментацією
Машинний переклад
Оригінальна стаття написана мовою DE (посилання для прочитання) .
Імплантати, які встановлюються одночасно зaugmentation, демонструють високу виживаність. Заповнюючи менші кісткові дефекти навколо імплантатів матеріалом для заміни кістки, можна значно зменшити відкриту поверхню імплантату та суттєво скоротити час лікування для наших пацієнтів.
Бар'єрні мембрани можуть ще більше покращити результат augmentation менших кісткових дефектів з матеріалом для заміни кістки навколо імплантату. Проте класична концепція augmentation, що складається з повільно резорбованого бикінського матеріалу для заміни кістки (KEM) та швидко резорбованої, натуральної колагенової мембрани, має певний ризик. Часто важко зрозуміти, в якій мірі цей підхід до лікування може призвести до повної регенерації дефекту.
З лікування екстракційних альвеол з більшою кістковою резорбцією (наприклад, з дефіцитною буковою ламелою) відомо, що augmentation з повільно резорбованим KEM та/або натуральною бар'єрною мембраною часто призводить лише до недостатньої кісткової інтеграції частинок графту.
Крім того, в літературі є вказівки на те, що вже під час закриття рани та пов'язаного з цим тиску на м'які тканини може відбуватися апікальний рух аугментату, що призводить до неповного заповнення дефекту.
Так, багатонаціональне дослідження показало, що дефекти декізії навколо імплантатів, які були аугментовані повільно резорбованим биком кістковим замінником та натуральною колагеновою мембраною, змогли бути заповнені лише в середньому на 55 % у висоту та 70 % у ширину. У подальшому спостереженні за пацієнтами цього дослідження виявилося, що імплантати з залишковими декізіями більше 1 мм після аугментацій мають вищий ризик розвитку періімплантитів, ніж імплантати без залишкового дефекту. Імплантати з кістковими залишковими дефектами також частіше демонстрували рецесії м'яких тканин, які можуть суттєво знизити естетичний результат.
Враховуючи вже згадані можливі проблеми, ми адаптували нашу аугментаційну концепцію для одночасної імплантації з буковою контурною аугментацією наступним чином:
Ми в основному використовуємо ад'ювантно зшиту гіалуронову кислоту (xHyA) як прискорювач загоєння ран для "біологізації" аугментації.
Вже з літератури відомо, що xHyA призводить до прискореного загоєння кістки. При змішуванні часткового кісткового замінника або автологічної кістки з xHyA утворюється приємна для нанесення і стабільна в положенні паста ("Sticky Bone"), яка порівнянна з тією, що отримується з центрифугованої крові.
Крім того, з xHyA можна подовжити термін служби колагенових мембран. Це дозволяє планувати аугментації більш передбачувано і скорочувати тривалість лікування. Менше набряків і знижена морбідність пацієнтів протягом критичних перших семи днів загоєння є приємним побічним ефектом гіалуронової кислоти.
Замість бичачого КЕМ ми використовуємо кістковий матеріал свинячого походження. Він має значно вищу швидкість перебудови завдяки більшій пористості при також високій об'ємній стабільності, ніж бичачі препарати. Для покриття аугментації ми використовуємо свинячу перикардіальну мембрану з помітно подовженим профілем резорбції в порівнянні з класичною нативною колагеновою мембраною, що зменшує вростання сполучної тканини в частинки графта.
Клінічний випадок
37-річний чоловічий пацієнт вперше звернувся до нашої практики з приводу зламаного зуба 14 у верхній щелепі (рис. 1, 2). Він не мав помітних загальних медичних скарг. Під час спеціального стоматологічного обстеження були виявлені фактори ризику, такі як наявність пародонтиту та позитивний анамнез куріння.
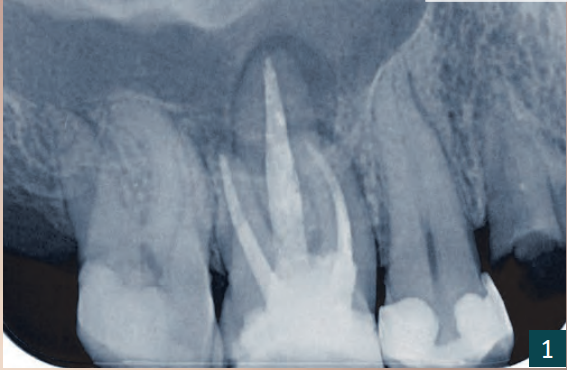
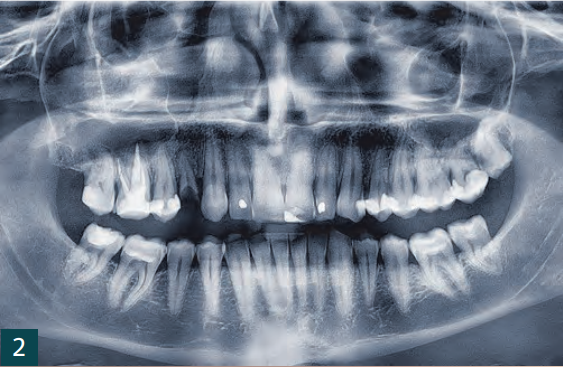
Пацієнт висловив бажання видалити зуб з подальшим протезуванням. Після оцінки протезних можливостей було вирішено провести імплантаційне лікування.
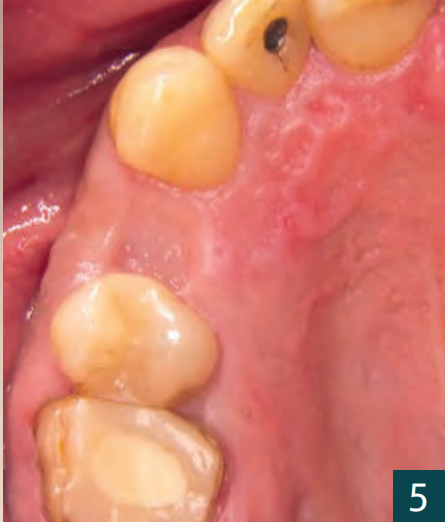
Оскільки не можна було виключити можливу апікальну інфекцію на зламаному зубі 14, ми вирішили провести лікування з часовим затриманням. Першим кроком було видалення залишку кореня з максимальним збереженням твердих і м'яких тканин (рис. 3-5).
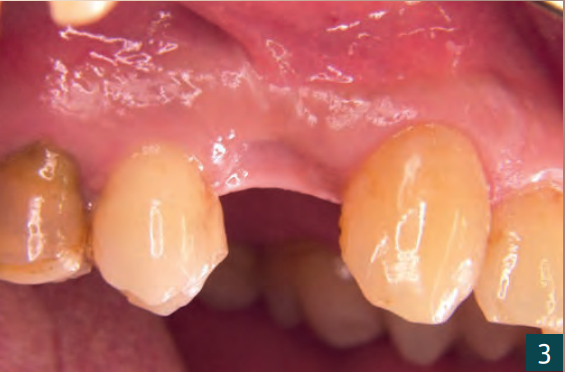
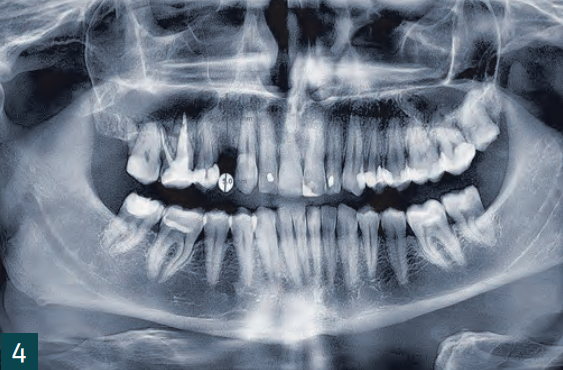
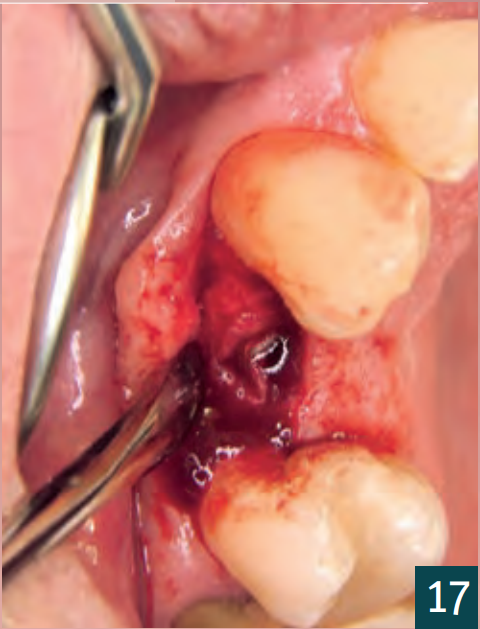
Вставка імплантату
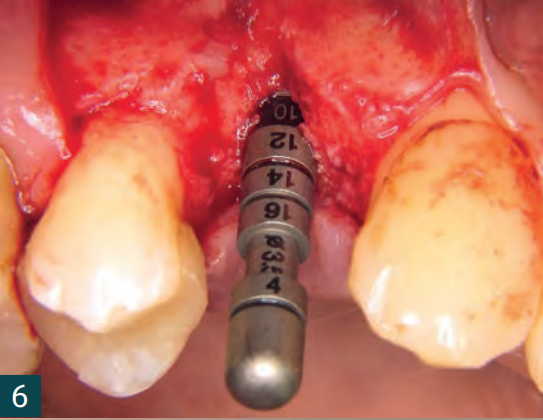
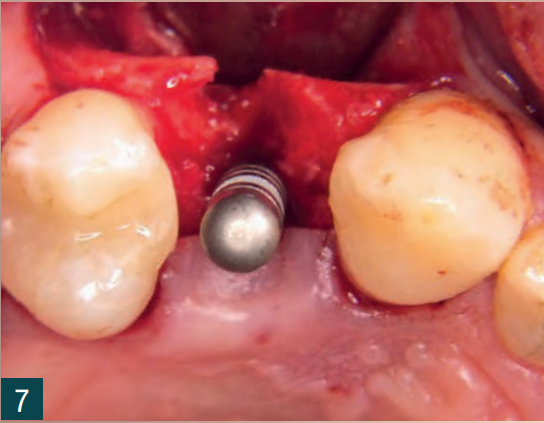
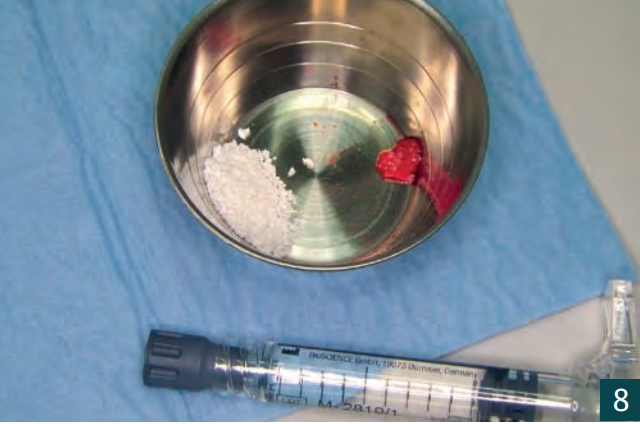
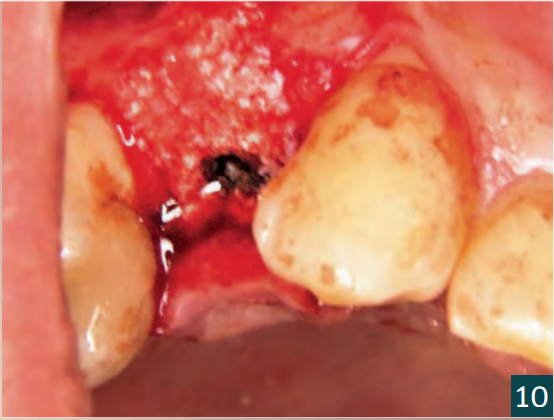
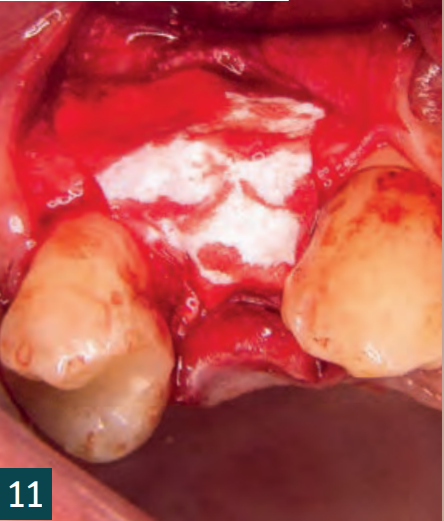
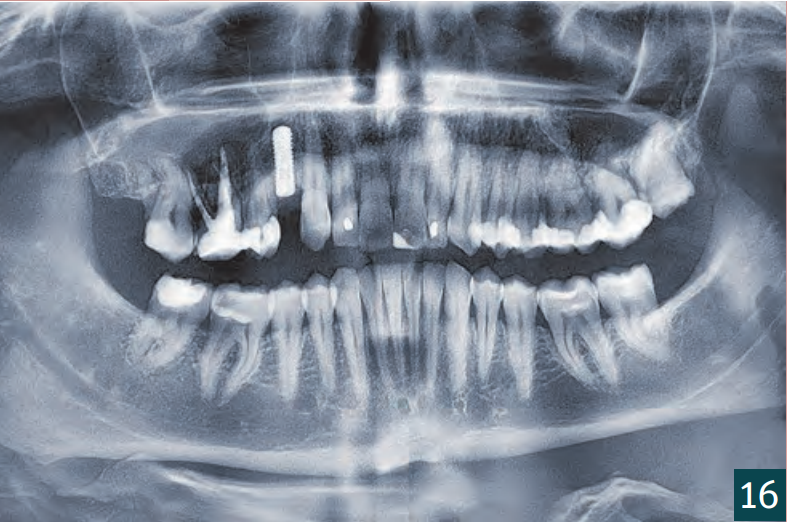
Вісім тижнів після видалення зуба було вставлено імплантат у рамках затриманої негайної імплантації (BL, ø 4,1 мм RC, SLA 12 мм, Roxolid, Straumann). Розріз було виконано кристально з єдиним, C-подібним, вертикальним розрізом для зняття навантаження в дистальному напрямку (Рис. 6). Кісткова тканина показала дефіцит кісткової пропозиції з боку щоки. Імплантат було вставлено з первинною стабільністю в наявну кістку (Рис. 7). Автологічна кістка, що утворилася під час підготовки ліжка для імплантату, була зібрана та змішана з матеріалом для заміни кістки (Smartgraft (0,25 – 1,00 мм / 0,5cc, Regedent GmbH) (Рис. 8). Існуючий кістковий дефект був збільшений за допомогою “Sticky Bone“ і закритий свинячою мембраною (Smartbrane 15 мм x 20 мм, Regedent GmbH) (Рис. 10, 11). Sticky Bone виготовляється шляхом додавання зшитої гіалуронової кислоти (hyaDENT BG, Regedent GmbH) до матеріалу для заміни кістки і забезпечує значно підвищену стабільність графта (Рис. 9).
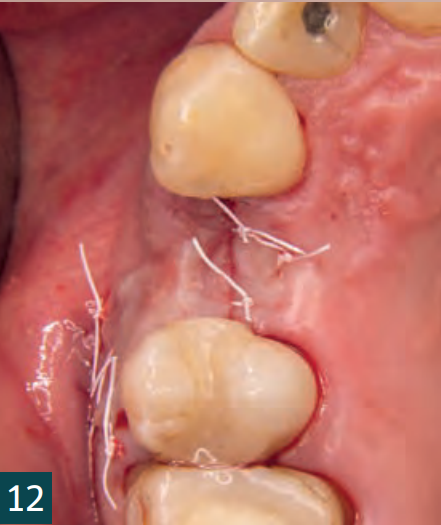
Після цього краї рани були адаптовані за допомогою матрацного шва і первинно закриті окремими вузловими швами (4-0 Biotex, Regedent GmbH) (Рис. 12).
Видалення швів
На момент видалення швів через сім днів у пацієнта спостерігалася декомпенсація рани – ймовірно, через його сильне споживання тютюну (Рис. 13). Через відсутність подразнення, стабільний стан та вже початок грануляції відкритої ділянки без будь-якої міграції частинок було вирішено утриматися від хірургічного втручання. Пацієнту було надано інструкції використовувати дезінфікуючий розчин для полоскання рота та уникати механічної травми.
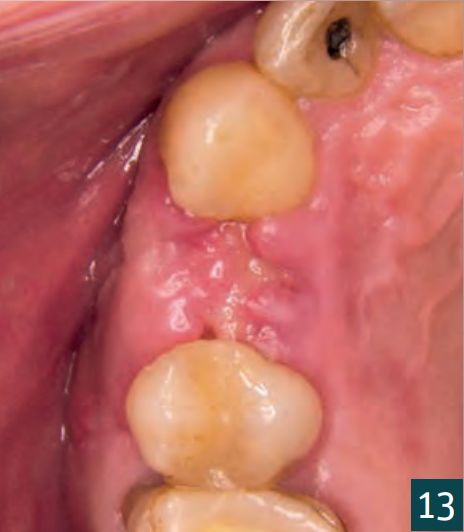
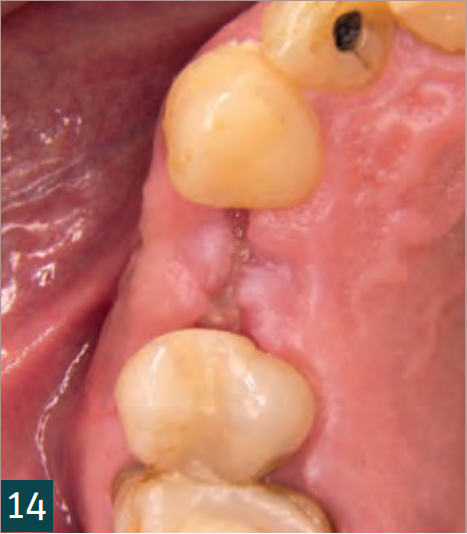
Заживлення проходило добре (Рис. 14), на 2-му контрольному візиті через 14 днів після операції рана була повністю зашита (Рис. 15).
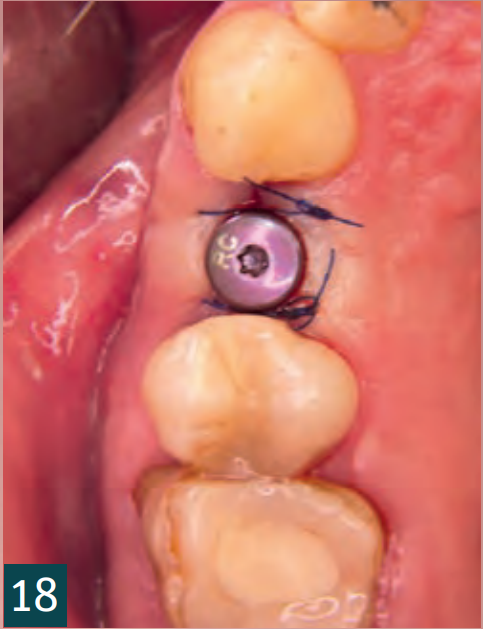
Відкриття
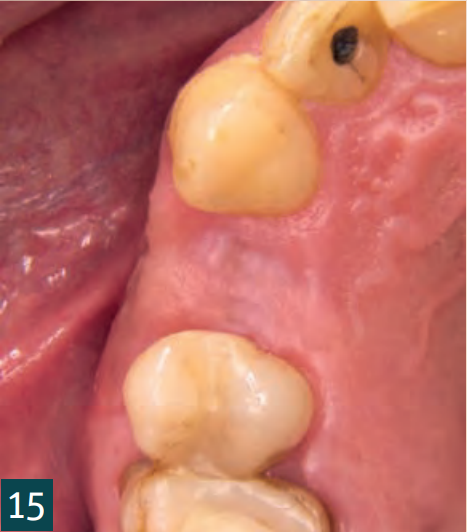
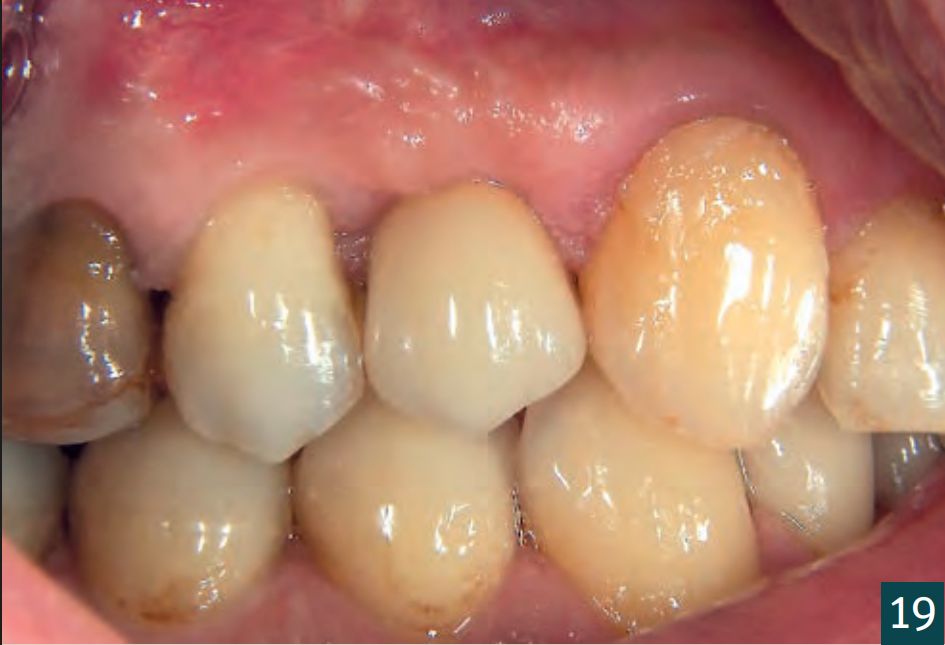
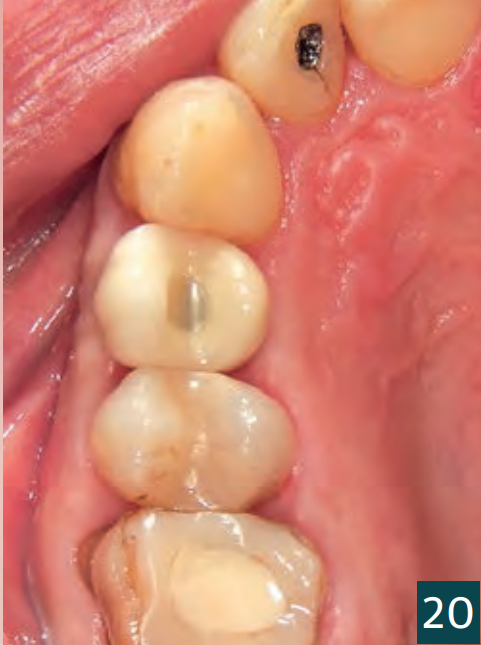
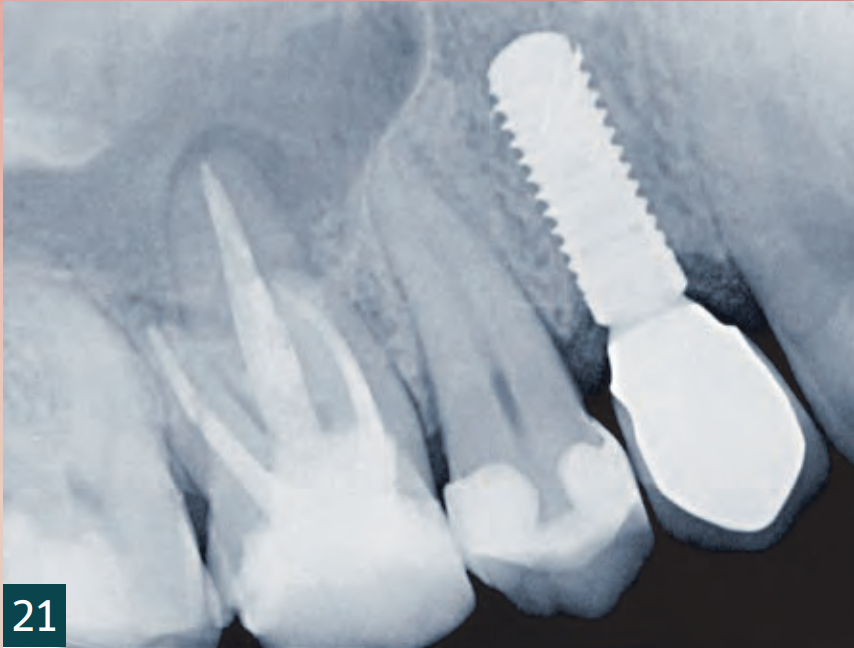
Відкриття та встановлення формувача ясен відбулося через чотири місяці (Рис. 18). Через затримку загоєння рани було відкрито збільшену ділянку для контролю кісткового результату. Для цього достатньо було кристального розрізу, який потім знову закрили двома окремими вузловими швами (5-0 Seralene, Serag Wiessner). Було виявлено повністю кістково регенероване збільшення без втрати об'єму. Особливо в критичному кристальному аспекті, незважаючи на декомпенсацію, вдалося досягти достатнього кісткового покриття імплантату (Рис. 16-18). Остаточне забезпечення відбулося через п'ять місяців після імплантації з оклюзійно закріпленою коронкою (Рис. 19-21).
Резюме
Імплантати, які вставляються в поєднанні зaugmentation, мають високу виживаність, проте на практиці часто не досягається повного заповнення дефекту. Це підвищує ризик періімплантитних запалень. Додаткове використання гіалуронової кислоти призводить до кращого заповнення дефекту, оскільки забезпечується вища стабілізація часткового матеріалу графта, зменшення післяопераційного набряку, а також швидше загоєння кістки та м'яких тканин.