Чи викликають або погіршують оклюзійні щитки апное?
Машинний переклад
Оригінальна стаття написана мовою EN (посилання для прочитання) .
Оральні пристрої, що використовуються для лікування первинного хропіння та обструктивного апное сну (ОАС), показали, що вони можуть бути настільки ж ефективними в середньому полегшенні захворювання, як і терапія CPAP. Активний механізм, який використовують ці оральні пристрої, - це виступання нижньої щелепи. Виступання нижньої щелепи показало, що воно збільшує тонус м'язів фарингеальних диляторів під час сну, тим самим протидіючи тенденції до втрати тонусу м'язів, викликаної сном, що сприяє колапсу фарингеальної стінки. Також зазначено, що виступання нижньої щелепи має тенденцію стабілізувати під'язикову кістку, яка у людини, на відміну від інших ссавців, є плаваючою кісткою, що не з'єднується з шилоподібним відростком кам'янистої скроневої кістки. Виступання нижньої щелепи зі стабілізацією під'язикової кістки стабілізує передню стінку фаринге.
80-90% тих, хто має певну ступінь порушення дихання під час сну, не діагностовані. Відповідно, пацієнти, які лікуються в стоматологічних кабінетах, можуть дійсно бути серед тих, хто залишається недіагностованим з ОАС. Помилкові уявлення про те, що тільки люди з надмірною вагою страждають від апное або що можливо виявити апнеїків під час клінічного обстеження, повинні бути спростовані, якщо ми хочемо правильно діагностувати більше пацієнтів більш ефективно. Необхідно провести належний скринінг.
Щорічно стоматологи в США призначають понад 3 мільйони оклюзійних шини для лікування нічного бруксизму та ТМД. Група Ганьона та ін. теоретизувала, що ці пристрої, за своєю природою міжоклюзійного акрилу, матимуть кілька наслідків, включаючи відведену нижню щелепу та зменшений простір для язика. Автори тоді висунули гіпотезу, що "використання однієї верхньої оральної шини може погіршити респіраторні порушення у пацієнтів з апное сну."
Потенційна значущість цієї гіпотези заслуговує на увагу. Тяжкість обструктивного апное сну (ОАС) асоціюється з серйозними серцево-судинними захворюваннями, такими як гіпертонія, інсульт, серцева недостатність, і потенційно пов'язана з раптовою смертю. Інші значні захворювання, пов'язані з ОАС, включають діабет та мігрень. Останні дослідження відзначили можливу асоціацію з хворобою Альцгеймера. ОАС часто є основним фактором, що сприяє надмірній денній сонливості, і, отже, може сприяти виникненню дорожньо-транспортних пригод та нещасних випадків на роботі. Чи могла стоматологія, використовуючи верхні шини, мати довгу історію ненавмисного сприяння збільшенню ймовірності цих серйозних негативних наслідків?
Сонна медицина є молодою наукою. Потенційна ефективність оральних апаратів у поєднанні з проблемами дотримання, пов'язаними з позитивним тиском у дихальних шляхах – «золотий стандарт» лікування ОSA – зробила продовження освіти в стоматологічній сні одними з найпопулярніших курсів. Після публікації дослідження 2004 року Ганьона та ін., багато шанованих лекторів авторитетно заявили з трибуни, що стоматологія відповідальна за погіршення ОSA, використовуючи «нічні захисники». Обвинувачення включали звинувачення, що будь-хто, хто використовує нічний захисник або оклюзійну шину без тестування пацієнта на ОSA, вчиняє медичну помилку. Подальші припущення стверджували, що якщо верхній оклюзійний апарат може погіршити захворювання у пацієнтів з апное, він, найімовірніше, може викликати апное у пацієнтів без апное. Давайте розглянемо дослідження Ганьона та ін. 2004 року, щоб виявити, що воно насправді показує, а можливо, ще важливіше, що воно не показує.
Методи дослідження Ганьона 2004 року
Десять пацієнтів (3 жінки та 7 чоловіків), які повідомляли про хропіння і у яких після однієї ночі дослідження був виявлений індекс апное-гипопное (AHI) більше 5, стали об'єктами цього дослідження. Варто зазначити, що троє з пацієнтів приймали антидепресивні анксиолітичні препарати.
Всім десяти пацієнтам було встановлено верхній оклюзійний шини. Їм було надано два тижні для адаптації до оклюзійного нічного захисту. Потім вони зняли оральну шину на три тижні і взяли участь у "базовому" дослідженні без апарату. Десять учасників були потім проінструктовані носити оральний апарат протягом тижня, коли вони повернулися для третього дослідження, цього разу з шиною на місці.
Результати дослідження Ганьона 2004 року
Змінні, які порівнювалися в двох дослідженнях, включали, але не обмежувалися, індексом апное-гипопное (AHI), індексом респіраторних порушень (RDI), шкалою сонливості Епворта (ESS), опором верхніх дихальних шляхів, відсотком часу з хропінням та відсотком часу в положенні на спині.
Цікаво, що було повідомлено, що "не було статистично значущої різниці в жодному з показників сну між базовими і ночами зі сплітом." Проте було зазначено, що шість учасників відчули збільшення AHI з сплітом. Це призвело до змін у діагностичній класифікації апное сну: один пацієнт покращився (з помірного до легкого), але чотири пацієнти погіршилися (два з легкого до помірного, і два з помірного до важкого). RDI також збільшився у шести пацієнтів. Вісім пацієнтів мали збільшення часу хропіння з встановленим сплітом.
Коментарі до результатів
Варіабельність від ночі до ночі та постуральний ефект
Невеликий обсяг вибірки явно обмежує потужність дослідження. Різниця в кількості часу, проведеного в супінованій позиції, може призвести до зміни AHI, що перевищує нормальну варіабельність від ночі до ночі. У обговоренні автори зазначають, що майбутні дослідження повинні проводитися з більшою вибіркою, використовуючи методологію подвійного сліпого контролю, а не одноразового.
Чи вказує лише час хропіння на дійсність збільшення хропіння як діагностичного інструменту?
Вісім пацієнтів мали збільшений час хропіння з апаратом на місці. Не було жодних посилань на пороги для визначення хропіння або обговорення рівнів децибелів. Також не було обговорення того, яким було це збільшене час або чи було це час в межах добової варіабельності або пов'язане зі збільшеним часом у лежачому положенні.
Клінічна значущість потенційної зміни в диханні, порушеному сном
Ті, хто взяв результати цього дослідження і застеріг стоматологію щодо використання верхньощелепного шини для бруксизму та/або ТМД, спиралися на звіт дослідження про збільшення AHI з апаратом на місці. Збільшення AHI було підкреслено, хоча згодом було показано, що немає прямого зв'язку між AHI та супутніми захворюваннями. Ця відсутність прямого зв'язку ставить під сумнів будь-які пропозиції про те, що відсоток збільшення AHI є клінічно значущим.
Відсоток збільшення AHI може бути статистично значущим, не будучи клінічно значущим, особливо в нижніх діапазонах AHI.
Чи могла використання медикаментів у вибірці пацієнтів вплинути на результати дослідження?
У дослідженні Ганьона та ін. 2004 року було повідомлено, що троє з десяти учасників приймали антидепресанти або анксиолітики, і що використання медикаментів не було перервано. Конкретний медикамент або які пацієнти приймали цей медикамент не були вказані. Використання СІЗЗС, наприклад, може мати глибокий вплив на сон і може збільшити бруксизм та негативно вплинути на якість сну. Слід зазначити, що дослідження Кувасімі та ін. 2019 року, яке спростувало результати збільшення AHI з максимальними або мандибулярними шинами, виключило будь-яких пацієнтів, які приймали будь-які медикаменти, що могли б вплинути на сон.
Чи може використання максимального сплінта викликати апное у пацієнта без апное?
З результатами дослідження Ганьона та ін. на руках, самопроголошені гуру безпідставно оголосили, що «нічні захисники» або «кусочні сплінти» погіршать AHI у пацієнтів або викличуть апное сну, коли його раніше не було. У 2019 році Кувашима та ін. завершили подвійне сліпе рандомізоване контрольоване дослідження з 26 пацієнтами, у яких був діагностований ТМД. Учасників з підвищеним балом за шкалою сонливості Епворта або тих, хто отримав позитивний результат на перевірці STOP-BANG, виключили з дослідження. Пацієнти, які потребували терапії апаратом для бруксизму, згідно з класифікацією AASM рухових розладів, випадковим чином отримали або верхній, або нижній сплінт. Перед і після вставки апарату було проведено базове домашнє дослідження, і було відзначено, що AHI, як правило, зменшувався в обох групах апаратів. Було зроблено висновок, що ні збільшена вертикальна площа, ні зменшений простір для язика не призвели до збільшення AHI.
Чи були результати дослідження відтворені або спростовані?
У 2011 році дослідження Нікопулоулou та ін. використало групу з вісімнадцяти пацієнтів з обструктивним апное сну (ОАС). Вони пройшли повні полісомнографії, після чого їм були надані пристрої для просування нижньої щелепи, які складалися з верхньощелепних і нижньощелепних одиниць, що збільшували вертикальний розмір у передньому сегменті на шість міліметрів. Пристрій не був просунутий, і після цього було проведено дослідження з подальшим спостереженням. "Не було виявлено значної різниці в AHI між базовою ніччю та ніччю з 0 % MAD." Однак було два пацієнти, у яких збільшення AHI було значним. Висновок, зроблений у цьому пілотному дослідженні, полягав у тому, що деякі пацієнти можуть бути під ризиком загострення свого ОАС внаслідок терапії пристроями.
З пілотним дослідженням позаду, у 2013 році Нікопулоулou та ін. спробували оцінити вплив оклюзійних стабілізаційних шини на пацієнтів з ОАС. Десять пацієнтів пройшли три записи полісомнографії з їхніми верхньощелепними "стабілізаційними" пристроями на місці та три без їхніх пристроїв у кросоверному дизайні. Дослідження підтвердило, що збільшення AHI з пристроєм на місці було незначним, і що не було змін у балі сонливості Епворта у суб'єктів. З таким незначним збільшенням клінічна значущість була визнана малоймовірною.
Дослідження 2019 року, проведене Кувашімою та ін., продемонструвало в їхньому подвійно сліпому контрольованому дослідженні, що збільшення вертикального розміру за допомогою верхнього або нижнього апарату, як правило, зменшувало AHI у пацієнтів, яким був наданий апарат для лікування їх ТМД.
Резюме
Шестеро з десяти учасників дослідження 2004 року Ганьона та ін. показали підвищення AHI з апаратом на місці, але різниця не була статистично значущою.
У обговоренні спостережливі автори зазначили потенційні проблеми, пов'язані зі зміною постури з ночі на ніч, які не були враховані. Вони також зазначили, що довші періоди спостереження могли вплинути на результати. Було відзначено, що дослідження не було подвійно сліпим і могло бути під впливом упередженості. Ще одне зазначене обмеження полягало в тому, що варіабельність з ночі на ніч могла суттєво вплинути на результати.
Дослідження Ганьона та ін. було відмінним пілотним дослідженням, яке заохочувало подальшу роботу. Справжня проблема полягає не в дослідженні, а в реакції спільноти стоматологів сну, яка проігнорувала обмеження, фактичні дані та безвідповідально розробила висновки, які нібито підтверджують тенденцію шини погіршувати ОSA пацієнтів. Це непорозуміння ще більше загострилося до припущення, що верхня шина може викликати OSA у неапное пацієнтів. Ці припущення продовжують поширюватися в стоматологічній спільноті, незважаючи на подальші, добре сплановані дослідження, які поставили під сумнів пряму залежність між верхнім апаратом для ТМД та/або бруксизму і погіршенням OSA пацієнта. Тому занепокоєння щодо використання верхнього апарату може бути недійсним. Також важливо зазначити, що жодне дослідження не показало погіршення AHI з пристроєм NTI-tss (Glidewell Dental, Ньюпорт-Біч, Каліфорнія) або іншими передніми сегментованими шинами (Рисунок 1).
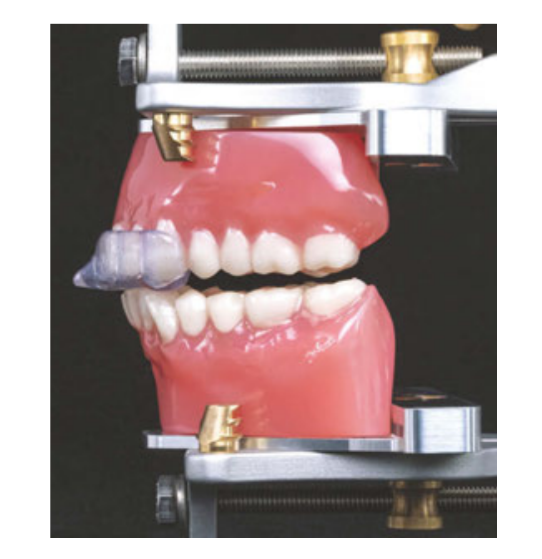
Як клініцисти, ми несемо відповідальність за критичну оцінку досліджень перед прийняттям клінічних рішень, і відповідальність лежить на лідерах думок, щоб відповідально ділитися інформацією з трибуни. Стоматології було доручено проводити скринінг усіх пацієнтів на наявність обструктивного апное сну за допомогою перевіреного інструменту скринінгу. Комплексний скринінг та направлення до лікарів сну, коли це необхідно, запобігли б будь-якому ненавмисному збільшенню ОSA під час будь-якої стоматологічної процедури.
Автори: Баррі Гласман, Дон Маліція
Посилання:
- Анандам, А., та ін., Серцево-судинна смертність при обструктивному апное сну, що лікується безперервним позитивним тиском в дихальних шляхах або оральним апаратом: спостережне дослідження. Респірологія, 2013. 18(8): с. 1184-1190.
- Філліпс, C.L., та ін., Результати здоров'я при лікуванні обструктивного апное сну безперервним позитивним тиском в дихальних шляхах порівняно з оральним апаратом. Американський журнал респіраторної та критичної медицини, 2013. 187(8): с. 879-887.
- Фінкель, K.J., та ін., Поширеність недіагностованого обструктивного апное сну серед дорослих хірургічних пацієнтів в академічному медичному центрі. Сонна медицина, 2009. 10(7): с. 753-8.
- Йонас, D.E., та ін., Скринінг обструктивного апное сну у дорослих: звіт про докази та систематичний огляд для Робочої групи з профілактичних послуг США. Джама, 2017. 317(4): с. 415-433.
- Пірс, C., та ін., Патерни призначення стоматологічних шини: опитування. Журнал Американської стоматологічної асоціації, 1995. 126(2): с. 248-254.
- Ганьйон, Y., та ін., Загострення респіраторних порушень при використанні оклюзійної шини у пацієнтів з апное: пілотне дослідження. Міжнародний журнал протезування, 2004. 17(4).
- Кнауерт, M., та ін., Клінічні наслідки та економічні витрати нелікованого синдрому обструктивного апное сну. Світовий журнал оториноларингології-лікаря та хірургії голови та шиї, 2015. 1(1): с. 17-27.
- Малхотра, A., та ін., Метрики тяжкості апное сну: за межами AHI. Сон, 2021.
- Гарретт, A.R. та J.S. Хоулі, Бруксизм, пов'язаний з СІЗР: систематичний огляд опублікованих випадків. Неврологія. Клінічна практика, 2018. 8(2): с. 135-141.
- Medscape, СІЗР порушують сон у літніх людей, можуть сприяти деменції. Medscape, 2016.
- Кувасима, A., A. Вірк, та R. Меррілл, Респіраторний ефект, пов'язаний з використанням оклюзійних ортопедичних пристроїв у пацієнтів з дисфункцією скронево-нижньощелепного суглоба. Міжнародний журнал орально-медичних наук, 2019. 18(1): с. 101-109.
- Американська академія медицини сну Міжнародна класифікація розладів сну Третє видання. 2014, Дарієн, Іллінойс: Американська академія медицини сну.
- Ніколопулу, M., та ін., Вплив підвищення прикусу без виступу нижньої щелепи на обструктивне апное сну. Журнал оральної реабілітації, 2011. 38(9): с. 643-647.
- Ніколопулу, M., та ін., Впливи оклюзійних стабілізаційних шин на обструктивне апное сну: рандомізоване контрольоване дослідження. Журнал орофаціальної болі, 2013. 27(3): с. 199-205.