Роль індивідуальних субперіостальних імплантатів у реабілітації атрофічних щелеп - клінічний випадок
Машинний переклад
Оригінальна стаття написана мовою EN (посилання для прочитання) .
Анотація
Реабілітація атрофічних щелеп за допомогою звичайних імплантатів, підтримуваних надзубними протезами, та протоколів негайного навантаження все ще є викликом на сьогодні. Індивідуально виготовлені імплантати з негайним навантаженням на протез з'являються як рішення для реабілітації атрофічних щелеп. Автори описують випадок 44-річного чоловіка з історією вродженої агенезії зубів. Попередня оральна реабілітація з використанням протезу на 6 імплантатах, зафіксованого в нижній щелепі, зазнала невдачі через періімплантит. Пацієнт був успішно пролікований за допомогою бімаксилярних індивідуально виготовлених субперіостальних імплантатів з інноваційним дизайном, що поєднує субперіостальну та ендоосальну підтримку. Автори вважають, що індивідуально виготовлені субперіостальні імплантати, у вибраних пацієнтів, мають кілька переваг над класичними техніками кісткової пластики та встановлення ендоосальних імплантатів, такі як (1) можливість одноетапної процедури з негайним навантаженням в атрофічних щелепах; (2) можливий первинний варіант підходу до атрофічних щелеп як простішої та менш трудомісткої техніки; та (3) дійсний варіант порятунку для невдалих ендоосальних імплантатів. Буде необхідно провести більше довгострокових досліджень з великою вибіркою пацієнтів, щоб підтвердити попередні припущення.
Вступ
Реабілітація атрофічних щелеп за допомогою звичайних ендоосальних імплантованих надзубних протезів та протоколів негайного навантаження досі є клінічною проблемою. У літературі описано багато технік для подолання цієї проблеми. Реконструктивні процедури, такі як аутологічна трансплантація кістки або спрямована регенерація кістки, часто використовуються. Однак аутогенна трансплантація кістки вимагає другого хірургічного місця, що передбачає додаткову захворюваність, а негайне навантаження не завжди рекомендується. Спрямована регенерація кістки, особливо вертикальна, часто обмежена в прирості та також пов'язана з можливими ускладненнями в повністю атрофічних щелепах. Обидві техніки вимагають кількох місяців для дозрівання трансплантату. Альтернативні техніки для реабілітації атрофічних щелеп, такі як нахилені імплантати та зигомати, здається, забезпечують стабільні довгострокові результати. Атрофічні щелепи пов'язані з анатомічними змінами, що несе підвищений ризик травмування благородних структур, тим самим збільшуючи потребу в специфічних хірургічних навичках під час операції. Процедури з використанням зигоматичних імплантатів можуть виконуватися під місцевою або загальною анестезією, залежно від досвіду хірурга та стану пацієнта. Сприятлива кістка зигоми є необхідною для підтримки імплантату. На сильно атрофічній щелепі використання коротких імплантатів залишається спірним. Інші техніки, такі як підняття синуса, латералізація нижнього альвеолярного нерва або остеогенна дистракція, демонструють різні результати в літературі. Індивідуально виготовлені субперіостальні імплантати в даний час з'являються як рішення для реабілітації атрофічних щелеп, придатні як для атрофії верхньої щелепи, так і для дефіцитів кістки нижньої щелепи. Було запропоновано кілька протоколів для технік субперіостальних імплантатів. Тут автори представляють свій досвід з інноваційним дизайном індивідуально виготовлених субперіостальних імплантатів, які включають області для ендоосальної підтримки.
Клінічний випадок
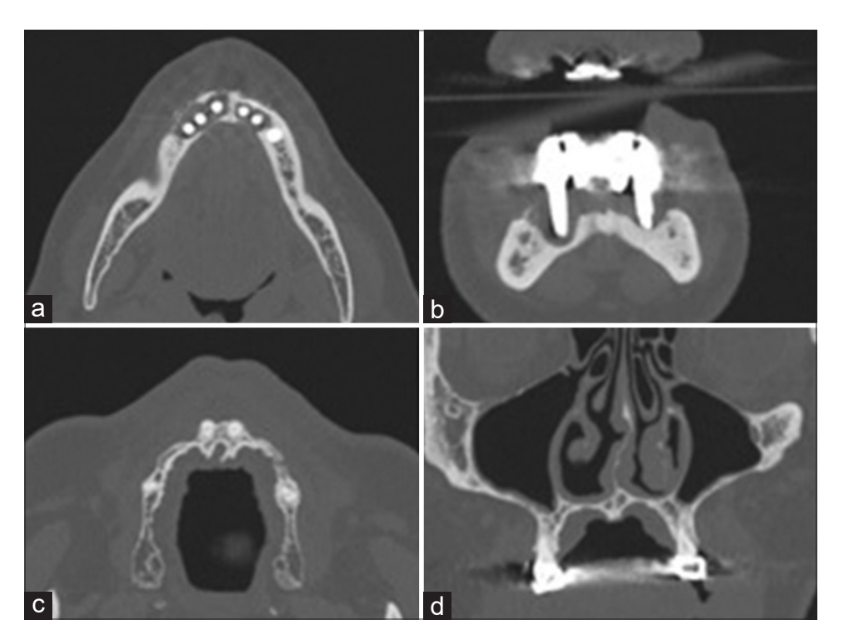
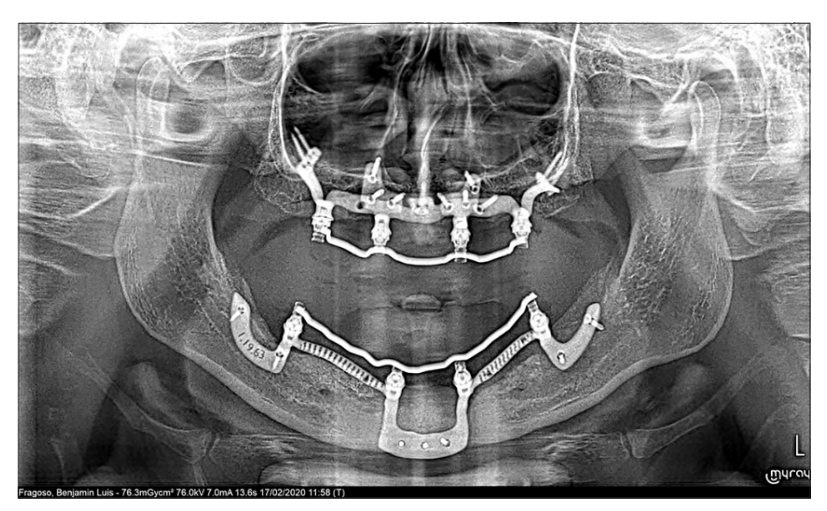
44-річний чоловік з важкою атрофією верхньої щелепи та попередньою реабілітацією нижньої щелепи на шести імплантах, з поточною періімплантитом, був направлений до нашого відділення через скарги на рухливість як на нижньому протезі, що підтримується імплантами, так і на верхньому протезному мосту, що викликало труднощі при жуванні та мовленні. Пацієнт повідомив про наявність вродженої агенезії зубів, з повною реабілітацією нижньої щелепи на шести імплантах (BioHorizon® 3.5 мм × 12 мм) та верхнім двостороннім мостом від canine до центрального різця, виконаним 24 роки тому. Пацієнт заперечував наявність куріння або відповідних системних захворювань, а його протезна мета полягала в рішенні з негайним навантаженням. Клінічне обстеження та ортопантомографія вказували на комбіновану горизонтальну та вертикальну кісткову недостатність і активний періімплантит на всіх шести імплантах, раніше встановлених у нижній щелепі [Рисунок 1], що було підтверджено за допомогою комп'ютерної томографії конусного пучка (КТКП) [Рисунок 2a та b]. Також була відзначена вертикальна та альвеолярна недостатність верхньої щелепи [Рисунок 2c та d]. Якість кістки була класифікована як Тип III, з тонким шаром кортикальної кістки, що оточує щільну трабекулярну кістку.
Бімаксилярні імплантати на замовлення були запропоновані з використанням наступного протоколу [Таблиця 1]. В інноваційному дизайні щелепи були включені області ендооссального підтримки для адекватної остеоінтеграції.

Етап 1
3‑місячний передопераційний: видалення нижнього імплантату та кюретаж
Видалення нижнього імплантату з ретельним кюретажем кістки. Оральний амоксицилін 875 + клавуланова кислота 125 мг приймали кожні 8 годин протягом 3 місяців. Знімний протез, що підтримується слизовою оболонкою, використовувався виключно для соціальних потреб під час передопераційного періоду.
Етап 2
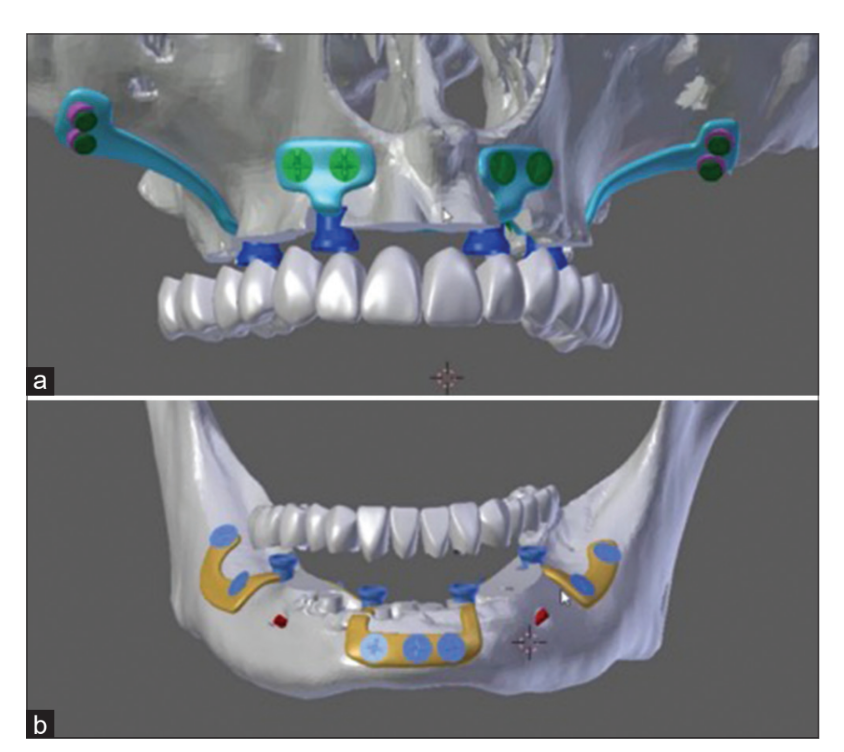
2‑місячний передопераційний: планування на основі конусно-променевої комп'ютерної томографії та проектування індивідуальних імплантатів Реверс-планування проводилося з отриманими даними DICOM. Індивідуальні імплантати були спроектовані компанією Bone Easy® за участю хірурга. Необхідне зменшення альвеоли для розміщення шини, протезних компонентів та протезу. Був спроектований тривимірний (3D) друкований шаблон для зменшення висоти кістки та зон ендооссального прилягання. Індивідуальні імплантати були спроектовані з частковою ендооссальною підтримкою для з'єднання пластин [Рисунок 3]. Імплантати були спроектовані з товщиною 0.7 мм, щоб адаптуватися до підпірок верхньої та нижньої щелепи через фіксацію з використанням остеосинтетичних гвинтів з обробленою поверхнею імплантату (SLA) розміром 2 мм × 6 мм з піскоструйною обробкою, великої фракції, кислотно-етованих. Планувалося виконати пересадку кістки одночасно з установкою імплантату нижньої щелепи, в основному в ендооссальних зонах.
Етап 3
1‑місячна передопераційна: Проектування та виготовлення індивідуальних субперіостальних імплантатів
Імплантат був виготовлений методом селективного лазерного плавлення (SLM) за допомогою машини Truprint 1000 SLM, використовуючи Sintmill® для розміщення імплантатів на індексаційній рамі для задньої механізації. Після друку основної пластини імплантати були закріплені за допомогою опор і піддані термічній обробці – 1 година нагріву до 800°C, стабілізованої протягом 30 хвилин, і охолодження протягом 4 годин. Рама та імплантат були відокремлені від основи і поміщені на фрезерний верстат за допомогою програмного забезпечення SUM 3D для виготовлення різьби M2 та повторної механізації з'єднання імплантату та абатмента. Пластини були полірувані на поверхні, що контактує з м'якими тканинами. Поверхня, що контактує з кісткою, залишалася шорсткою. Зона пересадки залишалася неполірованою. Гід для редукції альвеоли та гід для вставки імплантату були виготовлені за допомогою 3D-принтера з медичного пластику. Усі пристрої були стерилізовані етиленоксидом перед хірургічною процедурою.
Етап 4
Хірургічна процедура
Операція була проведена під загальною анестезією.
На верхній щелепі була виконана кристальна інцизія від туберозності до туберозності, з одним розвантажувальним розрізом по середині. Букові та піднебінні клапті були підняті, відкриваючи передній носовий шип, пириформні отвори, канінні ямки, зигомати та задньобічні частини верхньої щелепи. Альвеолярне зменшення було виконано за допомогою п'єзоелектричної ручки. Імплантат був протестований і закріплений остеосинтетичними гвинтами.
На нижній щелепі була виконана кристальна інцизія навколо дуги до контралатеральної сторони. Слід бути обережним, щоб не пошкодити нейроваскулярний пучок. Зовнішні косі гребені, обидва ментальні отвори, симфіз нижньої щелепи та геніальні горбики були ідентифіковані та відкриті для використання в якості анатомічних орієнтирів. Великий бур використовувався для проектування ендооссального підтримки за допомогою направляючої. Імплантат був протестований, закріплений остеосинтетичними гвинтами, і трансплантація кістки була проведена в ендооссальній зоні [Рисунок 4].
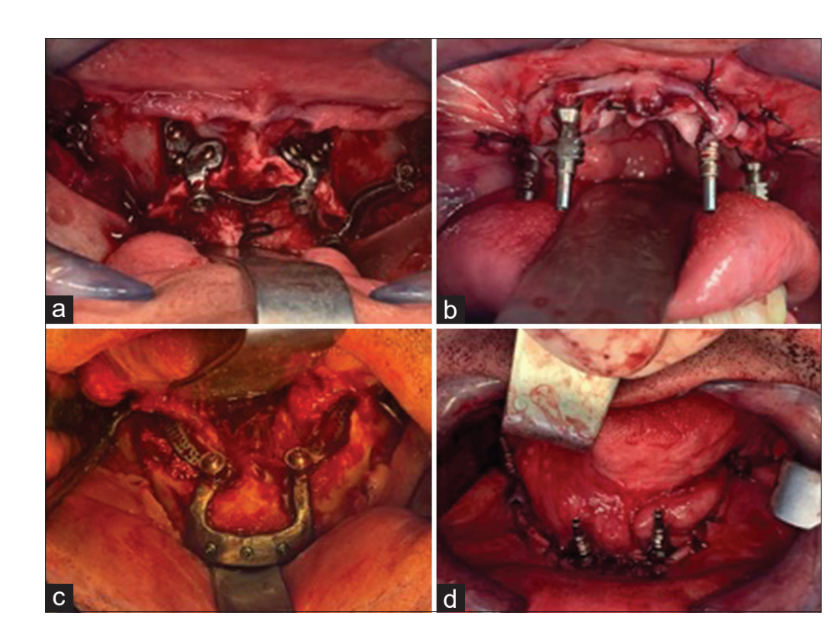
Абатменти були встановлені, а клапті закриті швами 4/0 вікрил®.
Протезні відбитки були зняті відразу після закриття, і тимчасовий протез був успішно адаптований через 12 годин, перед випискою пацієнта.
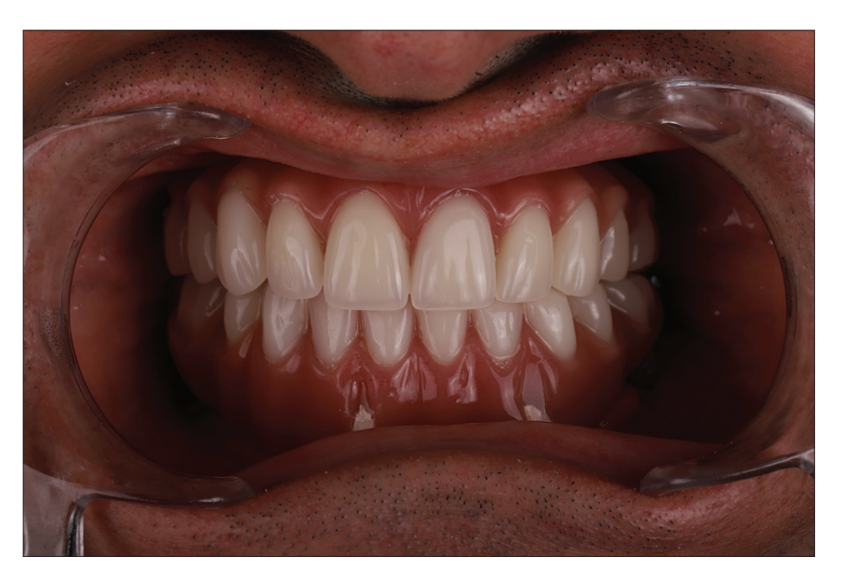
З'єднання були закріплені гвинтами, оброблені на каркасі з довжиною 2,8 мм. Використовувалися з'єднання на рівні тканин для отримання багатосекційного абатмента з конусом 20°, щоб закріпити протез. Використані абатменти сумісні з більшістю систем, доступних на ринку. З'єднання були сплановані так, щоб виходити в звичайному положенні іклів і молярів в кожному квадранті. Протези були виготовлені з урахуванням двостороннього балансу оклюзії, і було проведено дослідження методом скінченних елементів для аналізу роботи імплантату.
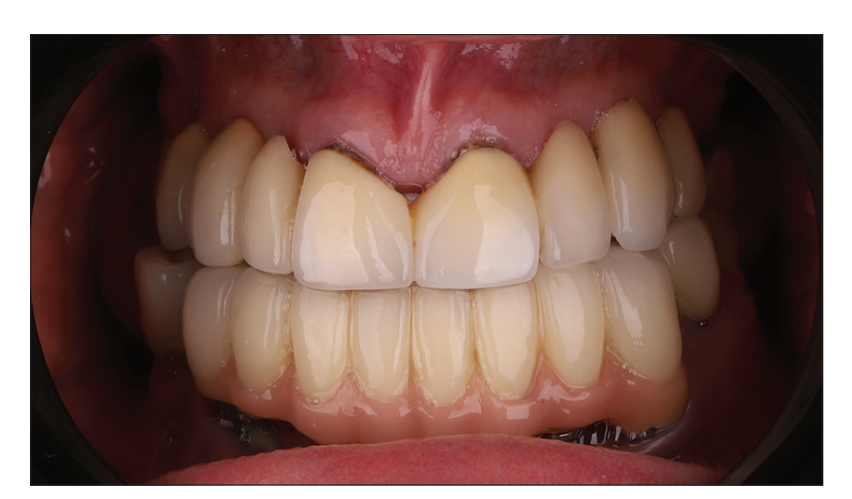
Ми повідомляємо про відмінну стабільність імплантату, адекватну жувальну функцію, відсутність експозиції імплантату та відсутність болю протягом 1 року і 3 місяців спостереження [Рисунок 5]. Ортофотографія через 1 рік спостереження представлена на Рисунку 6.
Обговорення
Серйозна атрофія щелепи в стоматологічній реабілітації залишається викликом для стоматологів-щелепно-лицевих хірургів. Останнім часом було повідомлено про кілька технік з хорошими довгостроковими результатами. Однак, з ростом поширеності періімплантиту, пов'язаного з ендоосальними імплантатами, субперіостальні імплантати стали альтернативним рішенням для повної реабілітації з негайним навантаженням протезів. У наведеному випадку пацієнт мав активний мандибулярний періімплантит і, отже, не підходив для лікування ендоосальними імплантатами через (1) високий ризик нової інфекції та (2) вимогу пацієнта щодо негайного навантаження.
Субперіостальні імплантати вперше були описані в 1943 році. Однак незабаром вони були пов'язані з ненормальними показниками ускладнень, такими як експозиція імплантату, рухомість імплантату та втрата імплантату. Нещодавно в стоматології відбувається цифрова революція, пов'язана з новими цифровими техніками для отримання, покращеним програмним забезпеченням для обробки та сучасними техніками виготовлення, що дозволяє розпочати нову еру у фіксованій протезуванні, включаючи індивідуалізацію імплантаційної терапії.
Cerea та Dolcini повідомили про серію з сімдесяти пацієнтів, які отримали індивідуально виготовлені підперіостальні імплантати з титану, виготовлені за технологією прямого лазерного спікання металу (DMLS), які показали рівень виживання 95,8% та низькі показники ускладнень протягом 2-річного періоду спостереження. Вони зробили висновок, що індивідуально виготовлені підперіостальні імплантати DMLS можуть бути дійсно альтернативною процедурою лікування для протезування сильно атрофованих щелеп, де встановлення ендоосальних імплантатів неможливе.
Представлене рішення є інноваційним, оскільки воно виготовлене відповідно до анатомії пацієнта та спроектоване для включення ендоосальної підтримки. Воно було виготовлено з жорсткого Ti6Al4V за технологією SLM і закріплено за допомогою остеосинтетичних гвинтів оброблених SLA розміром 2 мм × 6 мм. Автори вважають, що індивідуально виготовлені підперіостальні імплантати можуть бути як відмінним варіантом порятунку, так і дійсно першою опцією для лікування атрофованих щелеп, оскільки це простіша та менш трудомістка техніка. Їхня основна перевага полягає в тому, що вони пропонують альтернативу більш інвазивним хірургічним технікам, таким як трансплантація кістки з клубової кістки та інші процедури збільшення кістки, а також у можливості негайного навантаження протезів. Їхні основні проблеми можуть бути пов'язані з (1) руйнуванням матеріалу через втомлення, (2) періімплантитом, (3) експозицією імплантату, (4) рухливістю імплантату, (5) відсутністю остеоінтеграції та (6) довжиною опорних стовпчиків, які можуть сприяти руйнуванню як імплантату, так і протезної реставрації. Досі автори не помітили жодного з цих можливих ускладнень у цьому випадку. Однак для подальшого встановлення цієї техніки будуть необхідні більш тривалі дослідження з більшими вибірками пацієнтів.
Автори: Девід Фаустіно Анджело, Хосе Рікардо Вейра Феррейра
Посилання:
- Бузер Д, Дула К, Гесс Д, Хірт ГП, Бельсер УК. Локалізоване збільшення гребеня з автотрансплантатами та бар'єрними мембранами. Пародонтологія 2000 1999;19:151-63.
- Альбректссон Т. Відновлення кісткових трансплантатів. Авітальна мікроскопічна та гістологічна інвестигація на кроликах. Скандинавський журнал пластичної та реконструктивної хірургії 1980;14:1-2.
- Нкенке Е, Радеспіель-Трогер М, Вілтфанг Й, Шульце-Мосгау С, Вінклер Г, Нойкам ФВ. Морбідність при заборі ретромолярних кісткових трансплантатів: проспективне дослідження. Клінічні дослідження імплантатів 2002;13:514-21.
- Кім А, Кар К, Ноззарі Х, Ча ХС, Аhn КМ. Негайний вільний іліакальний кістковий трансплантат після несегментальної резекції нижньої щелепи та затриманого встановлення імплантату: серія випадків. Імплантологія 2013;22:438-43.
- Куччі А, Вігнуделлі Е, Наполітано А, Марчетті Ч, Корінальдесі Г. Оцінка частоти ускладнень та вертикального приросту кістки після керованої регенерації кістки з нерозчинними мембранами в порівнянні з титановими сітками та розчинними мембранами. Рандомізоване клінічне дослідження. Клінічні дослідження імплантатів 2017;19:821-32.
- Сеті А, Кауc Т, Кавуд ДжІ, Плаха Г, Боско М, Сохор П. Онлай кісткові трансплантати з іліакального гребеня: ретроспективний аналіз. Міжнародний журнал оральної та щелепно-лицевої хірургії 2020;49:264-71.
- DE Віко Г, Боніно М, Спінеллі Д, Скіаветті Р, Санніно Г, Поззі А та ін. Обґрунтування для нахилених імплантатів: розгляди FEA та клінічні звіти. Оральна імплантологія (Рим) 2011;4:23-33.
- Апарісіо С, Манреса С, Франциско К, Уаззані В, Кларос П, Потау ХМ та ін. Довгострокове використання зигоматику імплантатів: 10-річний клінічний та рентгенографічний звіт. Клінічні дослідження імплантатів 2014;16:447-59.
- Аль-Ансари А. Короткі імплантати, що підтримують одиничні коронки в атрофічних щелепах. Доказова стоматологія 2014;15:85-6.
- Сілва Л де Ф, де Ліма ВН, Фаверані ЛП, де Мендонса МР, Окамото Р, Пелліццер ЕП. Операція підйому верхньощелепної синусної порожнини – з чи без матеріалу для трансплантації? Систематичний огляд. Міжнародний журнал оральної та щелепно-лицевої хірургії 2016;45:1570-6.
- Ветромілла БМ, Мура ЛБ, Сонего КЛ, Торріані МА, Чагас ОЛ молодший. Ускладнення, пов'язані з повторним розташуванням нижнього альвеолярного нерва для встановлення зубних імплантатів: систематичний огляд. Міжнародний журнал оральної та щелепно-лицевої хірургії 2014;43:1360-6.
- Гюнбай Т, Коюнчу БО, Акаї МС, Сіпахі А, Текін У. Результати та ускладнення остеогенезу альвеолярного відволікання для підвищення вертикальної висоти кістки. Оральна хірургія Оральна медицина Оральна патологія Оральна радіологія Ендодонтологія 2008;105:e7-13.
- Череа М, Дольчіні ГА. Індивідуально виготовлені прямі металеві лазерні спікання титанові субперіостальні імплантати: ретроспективне клінічне дослідження на 70 пацієнтах. BioMed Res Int 2018;2018:11.
- Нгуєн ТМ, Карюель ЖБ, Хонсарі. Субперіостальний верхньощелепний імплантат, що викликав важку остеолізу. Журнал стоматології Оральна щелепно-лицева хірургія 2018; 119:523-525.
- Суровас А. Цифровий робочий процес для моделювання індивідуальних зубних імплантатів. 3D Друк Медицина 2019;5:9.
- Тарнов ДП. Зростаюча поширеність пері-імплантиту: як ми будемо управляти? Журнал стоматологічних досліджень 2016;95:7-8.
- Молінеро-Моурель П, Бака-Гонсалес Л, Гао Б, Саез-Алькайде ЛМ, Хелм А, Лопес-Кілес Ж. Хірургічні ускладнення у зигоматичних імплантатах: систематичний огляд. Мед Орал Патол Орал Цир Букал 2016;21:e751-e757.
- Робертсон К, Шахбазян Т, МакЛеод С. Лікування пері-імплантиту та невдалого імплантату. Стоматологічні клініки Північної Америки 2015;59:329-43.
- Даль Г. Про можливість імплантації в щелепу металевих каркасів як бази або утримувача для фіксованих або знімних протезів. Стоматологічний журнал 1943.
- Йода Т., Зароне Ф., Феррарі М. Повний цифровий робочий процес у фіксованій протезуванні: систематичний огляд. BMC Оральне здоров'я 2017;17:124.
- Бузер Д, Сеннербі Л, Де Бруйн Х. Сучасна імплантологія, заснована на остеоінтеграції: 50 років прогресу, сучасні тенденції та відкриті питання. Пародонтологія 2000;73:2017, 7-21.
- Клаффі Н, Башара Х, О'Рейлі П, Полізоїс І. Оцінка нової кісткової формації та остеоінтеграції навколо субперіостальних титанових імплантатів з гістометрією та наноіндентацією. Міжнародний журнал оральних імплантатів 2015;30:1004-10.