Мікроорганізми зубного нальоту
Машинний переклад
Оригінальна стаття написана мовою RU (посилання для прочитання) .
Станом на сьогодні мікробіологи досягли значного успіху у вивченні ролі бактеріальної флори зубного нальоту у розвитку захворювань пародонту.
Про дослідження мікрофлори порожнини рота на вебінарі Карієсологія: діагностика, оцінка ризику, неінвазивне та мінімально-інвазивне лікування в дитячій стоматології.
Зубний наліт
Через кілька годин після ретельного чищення зубів зубний наліт знову починає формуватися на зубах внаслідок певних фізико-хімічних процесів між поверхнею емалі та компонентами слини, що викликає формування найтоншої плівки — пелікули.
Процес її формування проходить наступні стадії:
- міграція бактерій,
- адгезія,
- прикріплення,
- колонізація.
Мікробні асоціації на тлі нестачі гігієнічного догляду постійно ростуть. Через 36 годин візуально при клінічному огляді визначається зубний наліт, який представляє собою структуроване, м'яке, прикріплене до зуба утворення, яке неможливо змити водою.
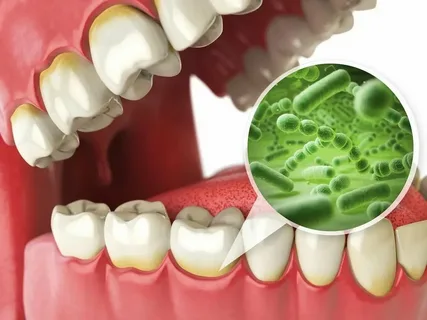
Малюнок 1. Мікроорганізми зубного нальоту.
Інтенсивність формування зубного нальоту зумовлена низкою факторів, серед яких можна виділити:
- щоденні звички (частота прийому їжі, куріння, якість гігієни, застосування фторидів, антибактеріальних препаратів),
- біохімічні та біофізичні показники ротової рідини,
- особливості будови зубів,
- фактори ретенції,
- особливості прикусу.
Довготривалий на поверхні зуба наліт поступово мінералізується, формується зубний камінь. Кальцифікація – це результат комплексного впливу бактеріальних, біологічних і фізико-хімічних факторів. В результаті проникнення зі слини кристалів кальцію фосфату останні у вигляді мінеральних солей починають відкладатися на колоїдній основі. Це відбувається в надясенному нальоті, а в підясенному нальоті мінерали надходять із сироватки крові. Мінералізація зубного нальоту може наступити протягом 12 днів. Повністю зубний камінь формується через місяць.
Зростання каменю на поверхні зуба відбувається за рахунок накопичення шару зубного нальоту. Зубний камінь, маючи шорстку поверхню, сприяє адгезії мікроорганізмів. Зі збільшенням товщини нальоту змінюється його видовий мікробіологічний склад.
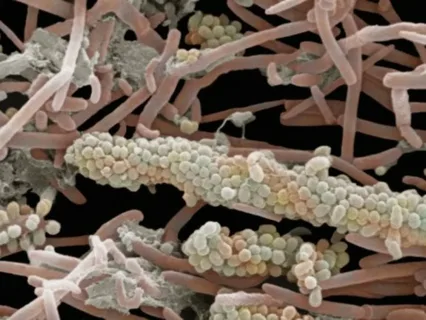
Малюнок 2. Зубний наліт під мікроскопом.
Встановлено близько 600 різновидів бактерій, які мешкають у над- і підясенному нальоті. На другі-треті добу наліт переважно включає грампозитивні аероби, зокрема це стрептококи та актиноміцети.
Вживання кисню аеробними мікроорганізмами зменшує місцевий окисно-відновний потенціал, що створює передумови для появи на третій-четвертий день представників грамнегативних анаеробів.
Поряд зі змінами мікрофлори спостерігається складна взаємодія між різними видами. Наприклад, St. Actinomyces здійснюють ферментацію цукрів, збільшуючи концентрацію молочної кислоти, яка необхідна для життєдіяльності анаеробних грамнегативних коків Veillonella, а їх продукт метаболізму – менадіон необхідний для життя Prevotella intermedia та Porphyramonas gingivalis.
Продукти метаболізму грамнегативних анаеробів створюють сприятливі умови для подальшої активації анаеробної колонізації. Fusobacterium nucleatum викликає накопичення катіону амонію; представники роду Capnocytophaga виробляють аніон янтарної кислоти; Campylobacter — органічний червоний пігмент, до складу якого входить залізо. Описані метаболіти забезпечують життєдіяльність інших більш агресивних бактерій, які були віднесені вченими до групи потенційно пародонтопатогенних. Цей факт підкреслює їхню суттєву роль у патогенезі пародонтиту, утворенні пародонтальної кишені, резорбції альвеолярного відростка та руйнуванні сполучної тканини.

Малюнок 3. Мікробна біоплівка.
Для визначення мікроорганізмів, що живуть у пародонтальній області, у цю групу були запропоновані наступні критерії:
- асоціація з хворобою – кількість штаму збільшується на місці ураження при прогресуванні хвороби;
- кількість штаму зменшується в області вогнища ураження при проведенні ефективного лікування;
- інвазія представників виду в тканини пародонту викликає гуморальну та клітинну імунну відповідь;
- наявність механізмів вірулентності, які здатні викликати руйнування тканин пародонту;
- здатність штаму стати етіологічним фактором захворювання пародонту.
Вірулентність бактерій зубного нальоту
Вірулентність – це здатність мікроорганізму заразити даний організм. Не слід плутати з патогенністю – здатністю викликати розвиток хвороби, оскільки інфекційний агент після зараження може стати симбіонтом господаря. Вірулентність залежить від властивостей безпосередньо інфекційного агента – це фактори вірулентності та від сприйнятливості, чутливості організму господаря.
Фактори вірулентності мікроорганізмів зубного нальоту поділяються на дві великі групи:
- фактори, які дозволяють бактеріям колонізувати на тканинах порожнини рота та проникати вглиб (прикріплення, колонізація, інвазивність);
- фактори, які дозволяють мікроорганізмам опосередковано або безпосередньо викликати руйнування тканин господаря (антигенність, токсигенність, непомітність для імунної системи).
Адгезія та колонізація
Здатність інфекційного агента прикріплюватися в пародонтальному середовищі є вірулентним фактором. Пародонтальна кишеня, як і ясенний жолоб, містять ясенну рідину, яка рухається від основи кишені або жолоба назовні. Представники бактерій, що колонізують дану область, прикріплюються до навколишніх поверхонь (корінь або коронка зуба, існуючий наліт, м'які тканини) так, щоб уникнути змивання потоком рідини.

Малюнок 4. Колонізація поверхні зуба.
Першими прикріплюються до розташованої на поверхні зуба пелікули Streptococcus sanguis, oralis, mitis, вони мають поверхневі рецептори, що полегшують іншим видам бактерій подальше приєднання (коагрегація). У літературі є найбільш повно описане подібне взаємодія — Actinomyces viscosus прикріплюються поверхневими фімбріями Streptococcus sanguis завдяки полісахаридним рецепторам останніх. Porphyromonas gingivalis за допомогою фімбрій кріпляться до фібробластів та клітин епітелію. P. gingivalis має здатність з'єднуватися з іншими бактеріями, клітинами епітелію та структурами сполучної тканини, що є фактором вірулентності цього мікроорганізму.
В основі бактеріальної колонізації лежить здатність бактерій прикріплюватися до тканин порожнини рота та ефективно взаємодіяти між собою, що розглядається як початковий етап успішного бактеріального вторгнення.
Інвазивність
Описані в літературі гістологічні дослідження підтверджують присутність мікроорганізмів у пародонтальних тканинах пацієнтів з прогресуючим пародонтитом та виразковим гінгівітом. У цих дослідженнях бактерії грампозитивні та грамнегативні, в тому числі коки, палички, спірохети, філаменти виявляються у тканинах ясен, а також у безпосередній близькості від кісткової тканини. Здатність бактерій проникати вглиб тканини зумовлена певними бактеріальними ферментами, які мають підвищену активність та різноспрямовану дію, серед них:
- гіалуронідаза,
- нейрамінідаза,
- колагеназа,
- лецитиназа.
Мікроорганізми проникають в організм господаря через ділянки виразок в епітелії прикріплення, спостерігаються в міжклітинному просторі ясен. Інший спосіб вторгнення — пряме проникнення інфекційного агента в епітеліальні клітини господаря або сполучнотканинні клітини. Другий спосіб проникнення характерний для наступних мікроорганізмів: P. gingivalis, A. actinomycetemcomitans, Treponema denticola та F. nucleatum.
Малюнок 5. Видалення зубного нальоту.
Дослідники вважають, що загострення хронічного запалення тканин пародонту безпосередньо залежить від чергової фази бактеріальної пенетрації тканин пародонту. Пародонтальна кишеня є резервуаром мікроорганізмів, реколонізація яких провокує різкий сплеск активності хвороби. Ця гіпотеза знайшла клінічне підтвердження. У процесі лікування пацієнтів, у яких діагностовано прогресуючий пародонтит, однієї механічної чистки пародонтальної кишені не достатньо, щоб стабілізувати запальний процес. У ділянках ураження не вдається зменшити колонізацію A. Actinomycetemcomitans, додатково призначають прийом системних антибіотиків, часто у поєднанні з хірургічним лікуванням.
Мікробні механізми проникнення в тканини господаря включають пряме руйнування тканин, також опосередковане, зумовлене дією біологічних медіаторів внаслідок запального процесу в тканинах пародонту.
Про важливі анатомічні аспекти тканин пародонту на вебінарі Просунуте лікування захворювань пародонту.